Encoprezisul sau incontinența fecală
Dacă într-un articol anterior am abordat subiectul incontinenței urinare, în acest material vom vorbi despre incontinența fecală, numită encoprezis.
Puteți citi mai multe despre incontinența urinară sau enurezis aici:
Ce este encoprezisul?

Encoprezisul este o problemă întâlnită la copiii de vârstă preșcolară (mai mare de 4 ani sau vârsta mintală echivalentă), produsă în special din cauza constipației (dar nu obligatoriu), care constă în eliminarea materiilor fecale în alte locuri decât cele special amenajate (toaletă, oliță). Practic, copilul face pe el, în scutec, în chiloței, în pantaloni, pe jos. Encoprezisul poate fi voluntar sau involuntar, însă cel mai adesea este involuntar. De asemenea, pentru a putea pune diagnosticul de encoprezis, potrivit DSM-5, copilul trebuie să prezinte cel puțin un episod pe lună, pentru cel puțin trei luni consecutiv.
Encoprezisul poate fi clasificat în:
- primar
Encoprezisul primar este este cel în care avem lipsa controlului sfincterian anal de la naștere, fără o perioadă liberă în care copilul să fi fost continent.
- secundar
Encoprezisul secundar este cel în care copilul ajunge să dețină controlul sfincterian anal și apoi, după o anumită perioadă, prezintă incontinență.
De asemenea, encoprezisul se mai clasifică în:
- organic
Encoprezisul organic este termenul folosit pentru situațiile în care incontinența fecală este consecința unor anomalii sau leziuni fizice.
- funcțional
Encoprezisul funcțional este termenul folosit pentru situațiile în care incontinența fecală este consecința unor factori care nu implică afectarea unui organ, ci sunt de natură psihică.
Defecația este un act reflex motor voluntar. Materiile fecale ajung în ultima parte a intestinului, numită rect. Rectul are două sfinctere, unui intern și unul extern. Sfincterul anal intern este format din fibre musculare de tip neted și este involuntar. Sfincterul anal extern este format din fibre musculare de tip striat și este controlat voluntar. Procesul de defecare este unul complex, controlul sfincterian anal voluntar lipsește la sugari și copiii mici, la această vârstă defecația fiind un răspuns reflex la prezența materiilor fecale în rect. Controlul sfincterian anal conștient se dobândește abia în jurul vârstei cronologice de 4 ani (sau al unei dezvoltări mintale echivalente).
Cauze
În apariția encoprezisului putem vorbi de existența anumitor cauze:
- constipație
- retenția fecalelor
Constipația este una dintre cauzele cele mai frecvente ale encoprezisului. Una din funcțiile intestinului gros este aceea de a absorbi apa, ceea ce face ca materiile fecale care stagnează mai mult timp la acest nivel să se întărească și să se blocheze în rect; vorbim astfel de apariția impactării fecale sau a fecalomului. Staza prelungită a materiilor fecale la nivelul rectului va determina în timp dilatarea rectului și o scădere a senzitivității la acest nivel, urmată de reducerea peristaltismului intestinal (acele mișcări propulsive ale colonului care împing bolul fecal spre anus), afectarea funcţiei sfincterului anal de a se închide complet şi de a reţine masele fecale și apariția incontinenței. În plus, eliminarea acestor materii fecale va fi dureroasă pentru copil, care va încerca să se rețină de la eliminarea materiilor fecale pe viitor, fapt care va crea un cerc vicios.
Deoarece în amonte de materiile fecale întărite avem materii fecale mai moi, apare impresia de pseudo-diaree. Aceasta poate fi obiectivată prin scurgerea scaunului mai lichid pe lângă materiile fecale întărite, pătând lenjeria copilului sau prin urmarea unui scaun diareic, apos, după eliminarea scaunului tare, compactat.
Mai rar, amânarea emisiei scaunului poate avea loc când copilul nu vrea să întrerupă jocul sau nu dorește să meargă la toaletă/oliță într-un loc străin (grădiniță, în vizite) din cauza lipsei curățeniei în toaletele publice sau pentru că i s-a indus că acest act al defecației este unul rușinos.
Retenția fecală de natură psihogenă poartă denumirea de parcoprezis sau ,,intestin timid”. Persoanele care suferă de sindromul intestinului timid întâmpină dificultăți sau incapacitate totală în a reuși să folosească în scopul defecării o altă toaletă decât cea personală, de acasă. Aceste persoane asociază de obicei și tulburarea vezicii urinare timide sau parureza, constând în incapacitatea de a urina în alte toalete decât cea personală.
- tulburări emoționale

Apariția encoprezisului este uneori asociată cu evenimente care au făcut ca actul defecației să devină unul rușinos ori incomod sau cu evenimente traumatizante care s-au petrecut în intervalul de tranziție de la scutec la oliță/toaletă.
De obicei aici putem exemplifica prin încercarea părinților de a trece de la scutec la oliță/toaletă prea devreme, copilul nefiind încă pregătit fizic și/sau psihic pentru acest lucru, insistând într-un mod agresiv, certându-l sau pedepsindu-l pentru dățile în care a făcut pe el, lăsându-l să stea cu hainele neschimbate etc.
Encoprezisul poate apărea însă și în urma unor evenimente majore care s-au petrecut în familie, precum apariția unui frate/soră, despărțirea părinților, un deces, accident, schimbarea locuinței, schimbarea grădiniței sau a școlii – evenimente care pentru copil au putut reprezenta un factor de stres.
- tulburări neurologice sau psihiatrice
Anumite leziuni prezente la nivelul nervilor care controlează funcția intestinală pot duce la apariția encoprezisului. Neuropatia autonomă, de exemplu, este o afecțiune a nervilor care afectează funcțiile involuntare ale corpului (ritmul cardiac, digestia).
De obicei encoprezisul este involuntar. O emisie a scaunului voluntară poate fi întâlnită la copiii care suferă de o tulburare de opoziționism. În această situație se recomandă un consult psihiatric pediatric pentru a pune un diagnostic corect, a exclude și alte patologii și a primi tratament adecvat.
- defecte congenitale ale coloanei vertebrale (spina bifida)
Se urmăresc semne de hiperpigmentare sau zone cu pilozitate crescută (hipertricoză) în zona lombară, care pot fi sugestive pentru spina bifida.
- anumite boli congenitale, malformații (boala Hirschprung sau megacolonul congenital, stenoza anală)
- intervenții chirurgicale în zona rectului
- afecțiuni care se asociază frecvent cu constipație (hipotiroidism, hipercalcemie)
- tratamente medicamentoase care pot determina constipație (anticonvulsivante, antipsihotice, suplimente cu calciu, suplimente cu fier, antiacide ș.a.)
- incapacitatea de a relaxa mușchii pelvini (anism)
În cazul adulților, există o serie de alte afecțiuni care pot determina incontinență fecală, precum: scleroza multiplă, Parkinson, accidente vasculare cerebrale ș.a.
Complicații
Complicațiile encoprezisului sunt în general complicații date de constipație, dar nu numai:
- fisuri anale
- hemoroizi
- fistulă perianală
- prolaps rectal
- diverticuloză
- anxietate
- depresie
Tratament

În funcție de cauza care determină encoprezisul, tratamentul poate fi igieno-dietetic, medicamentos, chirurgical, psihoterapeutic. La toate acestea putem adăuga și terapiile alternative.
Tratamentul igieno-dietetic
Tratamentul igieno-dietetic se va axa în primul rând pe instituirea unei alimentații corecte. El se va baza pe o dietă bogată în fibre vegetale pentru a evita constipația. Se va reduce consumul alimentelor care pot favoriza constipația (lactate, morcov fiert, orez).
Copilul va fi încurajat să consume o cantitate de lichide adecvată vârstei și i se va organiza un program constant de mișcare și exerciții fizice. Exercițiile fizice vor stimula prin utilizarea musculaturii abdominale peristaltismul intestinal.
Program regulat/ educarea mersului la oliță
În realizarea actului defecației contribuie și musculatura peretelui abdominal. Impulsurile de defecație care ajung în măduva spinării declanșează, de exemplu, inspirul profund, închiderea glotei și contracția musculaturii peretelui abdominal, care au drept scop împingerea materiilor fecale spre anus și determină totodată relaxarea planșeului pelvin, acțiuni care determină în final eliminarea materiilor fecale.
În acest context, copilul va fi încurajat să se așeze pe oliță/toaletă după mese, câte 5-10 minute, preferabil la aceleași ore. În acest sens, este indicat ca și mesele să fie la ore fixe.
Această încercare se va face fără a stresa copilul și a-i aminti că a făcut pe el și fără a-l forța. Copiii mai mari pot fi învățați atunci când se așază pe vasul de toaletă să efectueze exercițiile de respirație care simulează reacțiile naturale apărute la transmiterea impulsurilor nervoase de defecație: inspirul profund, închiderea glotei şi contracţia musculaturii peretelui abdominal.
De asemenea, pentru copiii care pot colabora, se poate apela și la fizioterapie pelvină.
Tratamentul medicamentos
Acesta cuprinde mai multe etape:
– într-o primă etapă se va apela la golirea rectului prin administrarea clismelor sau laxativelor
– după evacuarea materiilor fecale impactate se va încerca menținerea unui scaun de consistență normală prin utilizarea unor agenți de înmuiere a scaunului
– utilizarea prebioticelor și a probioticelor.
Utilizarea clismei și a substanțelor cu efect laxativ urmărește menținerea unui scaun de consistență moale, ușor de eliminat, pentru a permite rectului destins (datorită stazei anterioare a materiilor fecale la acest nivel) să revină la dimensiunile normale și să își reia funcția normală.
Tratamentul chirurgical
Se adresează corectării anumitor defecte (malformații, stenoze) sau complicații (fisuri, hemoroizi).
Psihoterapia
Encoprezisul poate duce la apariția sentimentelor de rușine sau vinovăție. Copilul se poate retrage, poate deveni anxios sau chiar depresiv. Un copil care merge la școală poate înregistra o scădere a performanțelor școlare. Dacă i s-a întâmplat să aibă un episod de encoprezis la școală, acest copil va deveni ținta bullying-ului colegilor săi. Copilul se va izola, va ajunge să aibă o stimă scăzută de sine.
În acest context psihoterapia poate fi o modalitate de a ajuta copilul să depășească sentimentele de vinovăție sau rușine.
De asemenea, psihoterapia este utilă și în situațiile în care encoprezisul apare în urma unor evenimente majore care s-au petrecut în familie, precum apariția unui frate/soră, despărțirea părinților, un deces, schimbarea locuinței, schimbarea grădiniței sau a școlii.
Copilul și familia vor fi învățati cum să gestioneze situațiile neprevăzute. În cazul în care există o fobie legată de utilizarea toaletei, psihoterapeutul va folosi tehnici de desensibilizare în acest sens.
Copilul va fi încurajat să folosească olița/toaleta și va fi lăudat pentru ocaziile în care reușește să le folosească cu succes și nu va fi certat, umilit sau pedepsit pentru dățile în care va prezenta incontinență.
Tratamentele alternative
Există o serie de plante medicinale care pot contribui la menținerea unei consistențe normale a materiilor fecale:

- mușețel
- ghimbir
- in (făină din semințe de in, ulei presat la rece)
- aloe vera
- cicoare
- păpădie
- nalbă
- lemn dulce
- senna
- crușin
- ceai verde
Uleiul de măsline, cel de ricin sau cel din semințe de in se recomandă a fi adăugat în pireuri, în cantități mici, adecvate vârstei și la recomandarea medicului.
Senna, crușinul și ceaiul verde nu se recomandă copiilor sub 12 ani.
În componenta emoțională a encoprezisului sunt de ajutor
- gemoderivatul din muguri de tei argintiu
- remediile florale Bach
Puteți citi mai multe despre Remediile florale Bach aici:
- uleiul esențial de lavandă
- uleiul esențial de trandafir
- uleiul esențial de roiniță
- uleiurile esențiale de citrice (portocală, lămâie, bergamotă, grapefruit)
Masajul abdomenului
Masajul abdomenului se efectuează în sensul de evacuare al intestinului, adică în sensul acelor de ceasornic. Masajul se poate face ca atare sau se pot utiliza uleiuri esențiale care contribuie la îmbunătățirea tranzitului intestinal:

- mentă
- ghimbir
- fenicul
- busuioc
- scorțișoară
- măghiran
- rozmarin
Ca metodă alternativă de tratament se poate apela în cazul copiilor mari și al adulților la așa-numita tehnică de biofeedback. Aceasta reprezintă o metodă terapeutică noninvazivă care învață pacientul să își controleze reacțiile fiziologice prin modificarea gândurilor, emoţiilor sau comportamentului.
Informațiile și sfaturile conținute în material au scop informativ, nu înlocuiesc consultul medical și nici nu sunt un îndemn la automedicație.
dr. Cristina Munteanu
Bibliografie selectivă:
1. DSM-5. American Psychiatric Association, 2013, p. 355–357.
2. Guyton & Hall, Tratat de Fiziologie a Omului, ediția a 11-a, Editura Medicală Callisto, 2007, p. 769-790.
3. Brazzelli M, Griffiths PV, Cody JD, Tappin D. Behavioural and cognitive interventions with or without other treatments for the management of faecal incontinence in children. Cochrane Database Syst Rev. 2011 Dec 7;2011(12):CD002240. doi: 10.1002/14651858.CD002240.pub4. PMID: 22161370; PMCID: PMC7103956.
4.Nolan T, Catto-Smith T, Coffey C, Wells J. Randomised controlled trial of biofeedback training in persistent encopresis with anismus. Arch Dis Child. 1998 Aug;79(2):131-5. doi: 10.1136/adc.79.2.131. PMID: 9797593; PMCID: PMC1717674.
Enurezisul sau incontinența urinară

Ce este enurezisul?
Enurezisul este o problemă relativ des întâlnită la copiii de vârstă preșcolară și, uneori, chiar școlară. El reprezintă lipsa controlului asupra vezicii urinare și urinarea involuntară. Pierderile urinare de care vorbim în mod curent au loc în absența unor malformații ale tractului urinar sau a problemelor neurologice ori endocrine (spina bifida, convulsii, diabet zaharat, diabet insipid ș.a.), care trebuie excluse.
Deoarece este vorba de o emisie involuntară de urină înseamnă că putem vorbi de enurezis abia după vârsta de 3-4 ani, când majoritatea copiilor își desăvârșesc controlul sfincterian prin mielinizarea fibrelor nervoase care controlează sfincterul uretral extern. Deoarece procesul de mielinizare are o variație individuală în funcție de dezvoltarea fiecărui copil în parte, putem vorbi de enurezis abia în jurul vârstei de 5 ani. Vârsta cronologică de 5 ani nu este întotdeauna corelată cu dezvoltarea mentală a copilului, astfel încât pot exista diferențe în cazul copiilor cu o întârziere în dezvoltarea mentală. Emisia involuntară de urină trebuie să aibă loc potrivit DSM-5 de cel puțin două ori pe săptămână timp de cel puțin 3 luni consecutive pentru a putea pune diagnosticul de enurezis.
Există mai multe clasificări ale enurezisului, în funcție de momentul producerii, frecvență, cauză etc.
În funcție de momentul când se produce, avem enurezis
- diurn (ziua)
- nocturn (noaptea)
- formă mixtă (diurn și nocturn).
O altă clasificare ar fi aceea legată de frecvența și ritmul urinărilor, potrivit căreia putem avea enurezis
- continuu (enurezisul este prezent în fiecare zi/noapte)
- intermitent (copilul are nopți/zile în care prezintă enurezis și nopți/zile în care nu prezintă)
- periodic (enurezisul apare într-o anumită perioadă de timp, după care această perioadă poate fi urmată de un interval liber relativ lung în care copilul nu prezintă emisii involuntare de urină)
- sporadic (enurezisul apare doar uneori, accidental).
Mai putem avea clasificarea enurezisului în
- primar
- secundar.
Enurezisul primar este cel în care avem lipsa controlului sfincterian urinar de la naștere, fără o perioadă liberă în care copilul să fi fost continent.
Enurezisul secundar este cel în care copilul ajunge să dețină controlul sfincterian urinar și apoi, după o perioadă de 6 luni-1 an, prezintă enurezis.
Societatea Internațională de Continență a Copiilor (International Children’s Continence Society- ICCS) clasifică enurezisul în
- organic (cauzat de boli structurale, neurologice ș.a.)
- non-organic (funcțional).
Enurezisul diurn poate apărea deoarece copilul este foarte preocupat de activitățile sale (joc, teme) sau manifestă o anumită reticență de a merge la toaletă în alte locuri decât acasă (de exemplu, refuză utilizarea toaletei la grădiniță sau la școală) astfel încât amână urinarea până când apare incontinența. Un alt aspect des întâlnit este mersul în grabă la toaletă (pentru a se putea întoarce cât mai repede la activitatea întreruptă) și golirea incompletă a vezicii.
Enurezisul diurn este mai des întâlnit la fetițe, în timp ce cel nocturn este mai frecvent la băieți.

Micțiunea este un act conștient. Dobândirea controlului voluntar al eliminării urinei este un proces complex, care se desăvârșește în timp și presupune parcurgerea mai multor etape:
- conștientizarea senzației de vezică urinară plină
- deprinderea posibilității de a amâna micțiunea
- capacitatea de a urina la voluntar atunci când vezica este plină
- capacitatea de a urina voluntar atunci când vezica nu este plină.
Cauze
În apariția enurezisului putem vorbi de existența anumitor cauze:
- fiziologice (țin de maturizarea individuală a sistemului nervos sau a vezicii urinare)
- genetice (istoric familial; există o transmitere genetică)
- anatomice (o vezică urinară constituțional mai mică)
- psiho-emoționale (diferiți factori stresanți sau traumatizanți pentru copil; violență domestică, diverse conflicte familiale sau în colectivitate; intrarea în colectivitate, tulburarea de rivalitate fraternă – apariția unui frate/soră care, între altele, se poate manifesta cu pierderea temporară a unor achiziții, între care și controlul sfincterian la un copil care deja nu mai făcea pe el etc.)
- tulburări de comportament, ADHD
- infecțioase (infecții ale tractului urinar)
- hormonale (hormonul antidiuretic – ADH/vasopresina determină producerea unui cantități mai scăzute de urină noaptea; deficitul acestui hormon poate determina creșterea producției de urină noaptea)
- afecțiuni medicale (diabetul zaharat, diabetul insipid, malformații ale tractului urinar, epilepsie)
- defecte congenitale ale coloanei vertebrale (spina bifida)
- traumatisme ale măduvei spinării, accidente
- intervenții chirurgicale (operații pentru fimoză, hipospadias)
- anumite tratamente medicamentoase (valproatul de sodiu – Depakine)
- constipația
- probleme în deprinderea utilizării oliței sau toaletei (încercarea de a folosi olița/toaleta prea devreme, apelarea la metode severe, lăsarea copilului neschimbat)
- somn profund cu prag de trezire ridicat (copilul se trezește greu).
Cel mai frecvent sunt luate în discuție eliberarea unei cantități insuficiente de hormon antidiuretic pe timpul nopții, hiperreactivitatea mușchiului vezicii urinare/detrusorul (vezică hiperactivă), un prag de trezire ridicat al copilului.
Diagnosticul de enurezis se pune după efectuarea unui consult medical amănunțit, care va avea în vedere excluderea unei cauze organice.
Tratament
Dacă enurezisul are o cauză organică se va trata, atunci când este posibil, acea cauză.
În ceea ce privește tratamentul enurezisului non-organic la copil avem mai multe metode, care se pot utiliza separat, dar sunt mult mai eficiente în asociere:
- psihoterapie
- exerciții de educare a vezicii
- tratament medicamentos
- tratamente alternative.
Psihoterapia
Psihoterapia vizează nu numai copilul, ci și familia acestuia. Trebuie subliniat însă faptul că incontinența urinară nu este vina copilului sau a familiei. Psihoterapia va ține cont de particularitatea fiecărui caz și de personalitatea copilului. Urmărește diminuarea sentimentului de vinovăție și/sau rușine. Se va pune accent pe zilele în care copilul este continent și nu pe acelea în care are incontinență. Astfel, copilul este încurajat să își alcătuiască un fel de calendar/jurnal. Dacă este mic, îl va face împreună cu un adult. Dacă este mai mare, îl poate face singur. În acest calendar va bifa în moduri diferite zilele și nopțile în care a avut control sfincterian uretral și cele în care a prezentat enurezis. Se pot alege diferite modalități de marcare a acestor zile, în funcție de vârstă și preferințe. Astfel, se poate lipi un abțibild cu un personaj preferat, se poate desena sau doar marca cu x sau cu culori diferite.
Sugestie:
- zilele în care copilul a fost continent se pot marca cu un soare sau o floare
- zilele în care copilul a prezentat enurezis se pot marca cu un norișor sau stropitoare
Zilele în care copilul va prezenta enurezis nu vor fi tratate în nici un fel în familie (copilul nu va fi mustrat, certat, pedepsit etc.). Zilele în care copilul a reușit să își mențină controlul sfincterian vor fi recompensate (copilul va fi lăudat, va primi ceva simbolic; este recomandat ca sistemul de recompensă să fie discutat de la început cu copilul și stabilit de comun acord). Sunt total contraindicate metode brutale precum bătaia, pedepsele, cearta, punerea copilului să își spele hainele, lăsarea copilului în hainele ude sau cu patul neschimbat etc.
Se poate apela la metode de terapie precum: terapia prin artă, terapia prin jocul cu nisip etc.
Puteți citi despre Terapia prin jocul cu nisip aici:
Terapia prin jocul cu nisip – Sandplay therapy
Dacă există situații conflictuale în familie, părinții vor apela la consiliere familială în vederea remedierii acestora și crearea unui mediu armonios și de protecție pentru copil.
Exercițiile de educare a vezicii, gimnastica micțională sau uroterapia comportamentală
Aceste exerciții au drept scop mărirea capacității de contenție a vezicii urinare și creșterea tonusului sfincterului uretral extern (cel care beneficiază de controlul voluntar).
Astfel
- se pune accent pe poziția corectă la urinat (în special pentru fetițe, în așa fel încât urina să curgă înspre toaletă, nu înspre vagin)
- se stabilește un program regulat de urinat pe parcursul zilei
Programul regulat de urinat pe parcursul zilei presupune punerea copilului să urineze la anumite intervale fixe de timp. Se poate începe cu un timp mai scurt, în primele zile din jumătate în jumătate de oră și apoi creșterea intervalului la o oră, la 2 ore, la 3 ore.
- copilul este pus să urineze înainte de a merge la culcare
Copilul se pune să urineze înainte de a merge la culcare. Unii specialiști recomandă trezirea copilului pe parcursul nopții la un interval de 3-4 ore, în timp ce alții nu.
- copilul este pus să urineze imediat după ce se trezește
- exerciții care presupun amânarea voluntară a momentului micțiunii
- exercițiul jetului urinar întrerupt
Copilul începe să urineze și se oprește pentru un timp, după care continuă micționarea. Se repetă de mai multe ori în cadrul aceleiași micționări. Rolul acestui exercițiu este, pe de o parte, întărirea controlului sfincterian, iar pe de altă parte, câștigarea încrederii copilului că este capabil să controleze actul micțiunii.
Nu se restricționează consumul de lichide, dar se repartizează în mod diferit cantitatea de lichide pe care copilul trebuie să o consume: în prima parte a zilei (până la prânz) se recomandă consumul a 40% din necesarul de lichide, apoi până la orele 17-18 încă 40%, ajungând ca după ora 18 să consume restul de 20%.
Necesarul lichidian al unui copil de 4-7 ani este de 1,5 l, care va fi repartizat:
– până în ora 12: 600 ml
– până la ora 17: 600 ml
– după ora 17-18: 300 ml.

Alarma pentru enurezis
O altă metodă este apelarea la dispozitivele cu alarmă special concepute pentru enurezis. Aceste dispozitive au un senzor care se plasează într-un loc care se apreciază că se va umezi imediat în momentul când copilul urinează (chilot, lenjerie). Când locul unde este plasat senzorul se udă, se declanșează alarma. În funcție de aparat, acesta poate combina melodii, vibrații, luminițe led. Metoda are scopul de a sensibiliza copilul și de a-l ajuta să conștientizeze momentul în care vezica este plină și trebuie să urineze. Copilului trebuie să i se explice cum funcționează alarma și că ea este un mijloc de ajutor și nu o pedeapsă. Acest tratament necesită răbdare, consecvență și ajutor din partea părinților sau a adultului responsabil. La început, din cauza somnului profund, copilul nu va reacționa la alarmă și va trebui ajutat să se trezească și să meargă la toaletă sau sa utilizeze olița. Tratamentul cu alarma pentru enurezis, odată început, nu trebuie întrerupt, se continuă și în week-end, concediu, vizite la bunici.

Tratamentul medicamentos al enurezisului
Dacă metodele enumerate mai sus nu dau rezultate, se ia în calcul începerea unui tratament medicamentos. Tratamentul medicamentos se inițiază numai la recomandarea și sub supravegherea medicului și numai copiilor peste 5 ani.
Dintre cele mai frecvent utilizate medicamente în tratarea enurezisului, menționăm:
- Minirin (desmopresin). Cu o oră înainte de administrarea medicamentului copilul nu mai primește lichide, și nici timp de 8 ore după administrare (adică practic până dimineața când se trezește). Nu este un medicament care vindecă enurezisul, dar el ameliorează simptomele prin reducerea producției de urină pe timpul nopții. Este eficient mai ales în formele care asociază deficitul hormonal de vasopresină.
- Driptane (oxibutinina), care acționează prin reducerea contracțiilor vezicii urinare (a detrusorului) și contribuie astfel la creșterea capacității vezicii urinare.
Tratamentul natural
Deși l-am lăsat la urmă, tratamentul cu plante medicinale reprezintă o alternativă de tratament care poate fi asociată tuturor celor de mai sus.
Dintre remediile naturale recomandate amintim:
- pătrunjelul (extractul sau decoctul din frunze și rădăcină)
- stejarul (extract din muguri)
- coada calului (ceai, tinctură)
- coada șoricelului (ceai, tinctură)
- urzică (ceai, tinctură)
- cârcel (Ephedra vulgaris) – ceai
În enurezisul cu implicații psiho-emoționale pot fi utile
- teiul (extract din muguri)
- remediile florale Bach
Puteți citi mai multe despre Remediile florale Bach aici:
Remediile florale Bach sau psihoterapia prin flori
Un aspect important îl constituie momentul în care părinții aleg să dezvețe copilul de scutec și modalitățile alese în acest scop. Copilul nu trebuie forțat să facă la oliță sau la toaletă (cu adaptor/reductor). Și nu trebuie pedepsit dacă nu vrea să facă la oliță, nu se cere sau face pe el. Copilul nu trebuie pedepsit prin punerea să spele pe jos sau să își spele hăinuțele murdărite. Se recomandă utilizarea unei protecții impermeabile pentru saltea. De asemenea, dacă știți că copilul dumneavoastră face pe el, este bine să aveți hăinuțe de schimb întotdeauna la dumneavoastră când mergeți în vizite, în parc etc.
Când este momentul să ne îngrijorăm:
– dacă avem un copil care a împlinit vârsta de 5 ani și continuă să urineze frecvent pe el în timpul zilei și/sau al nopții
– copilul a renunțat la scutec și a început să folosească olița/toaleta timp de mai multe luni și apoi dintr-o dată începe să facă pe el
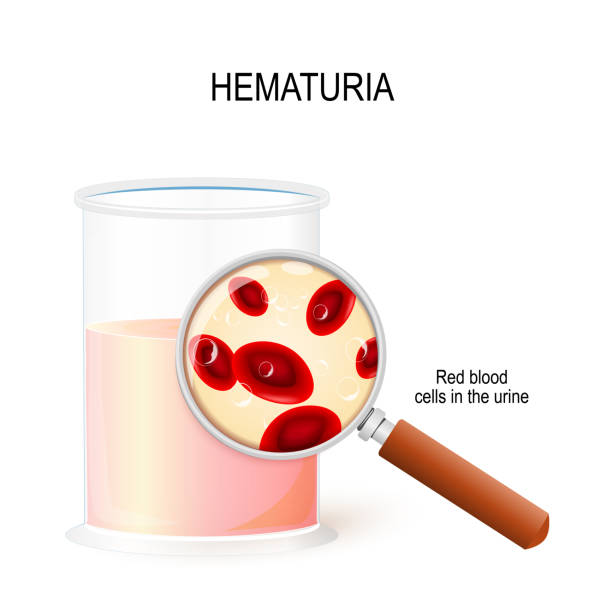
– copilul prezintă dureri în momentul urinării, urina este tulbure, cu sânge, miroase diferit.
În situațiile enumerate mai sus se recomandă consult medical pentru a depista cauzele enurezisului și a decide tratamentul potrivit pentru copilul dumneavoastră.
dr. Cristina Munteanu
Bibliografie selectivă:
1. DSM-5. American Psychiatric Association, 2013, p. 355–357.
2. Gontard AV, Kuwertz-Bröking E. The Diagnosis and Treatment of Enuresis and Functional Daytime Urinary Incontinence. Dtsch Arztebl Int. 2019 Apr 19;116(16):279-285. doi: 10.3238/arztebl.2019.0279. PMID: 31159915; PMCID: PMC6549126.
3. Haid B, Tekgül S. Primary and Secondary Enuresis: Pathophysiology, Diagnosis, and Treatment. Eur Urol Focus. 2017 Apr;3(2-3):198-206. doi: 10.1016/j.euf.2017.08.010. Epub 2017 Sep 6. PMID: 28888814.
4. http://i-c-c-s.org/
Apa enzimatică – un adevărat elixir

Deoarece este vară și temperaturile sunt ridicate punem un accent important pe hidratare.
O modalitate plăcută și energizantă de a ne hidrata pe vreme caniculară o reprezintă apa enzimatică.
Ce este apa enzimatică?
Apa enzimatică reprezintă apa în care se adaugă fructe, legume, plante aromatice sau plante medicinale proaspete, fără a o prepara termic. Fructele, legumele și plantele adăugate în apă vor îmbogăți apa cu enzime, vitamine și minerale, fapt care îi va conferi proprietăți terapeutice.
Enzimele au un rol important și complex în buna funcționare a organismului. Ele fac parte din clasa proteinelor și au rolul de accelerator al reacțiilor biochimice ce se desfășoară în organism.
Beneficiile apei enzimatice:
- hidratare
- detoxifiere
- vitaminizare
- stimularea digestiei
- refacerea florei intestinale
- reglarea tensiunii arteriale
- combaterea migrenelor
- diminuarea senzației de oboseală
- piele cu aspect sănătos
- reglarea greutății corporale
Cum se prepară apa enzimatică?
Se aleg fructele, legumele și plantele pe care dorim să le folosim, se spală, se feliază sau se taie în bucăți potrivite și se pun într-un recipient de sticlă peste care se toarnă apă plată și se lasă în repaus la temperatura camerei pentru 8 ore, după care apa poate fi consumată (se poate consuma ca atare, cu tot cu fructe ori legume sau strecurată). Dacă recipientul se depozitează la rece, timpul necesar obținerii apei enzimatice va crește (12 ore). Se poate lăsa să stea și mai mult, spre 20-24 de ore, caz în care ingredientele încep să fermenteze și apa va fi ușor acidulată.
Apa enzimatică se poate servi la temperatura mediului ambiant, rece sau cu gheață. De asemenea, poate fi îmbunătățită prin adăugarea câtorva picături de ulei esențial pentru a-i spori beneficiile.

Este important ca ingredientele folosite să fie proaspete și organice, fără a fi stropite cu pesticide sau alte substanțe nocive.
Apa enzimatică este un înlocuitor mult mai sănătos pentru sucurile din comerț și poate fi oferită tuturor membrilor familiei, de la mic la mare. Pentru cei care nu pot renunța imediat la sucurile dulci, se poate adăuga în apă puțină miere de albine, și ea un produs bogat în enzime.
Sugestii pentru ingredientele apei enzimatice:
FRUCTE – lămâie, grapefruit, portocală, măr, pară, pepene, struguri, cireşe, vişine, căpșuni, zmeură, afine, caise, piersici, măceşe, cătină, gutui, mango, ananas
LEGUME: morcov, castravete, sfeclă roşie, dovlecel, varză, gulie, broccoli, roşii, ardei gras
VERDEȚURI / PLANTE AROMATICE / PLANTE MEDICINALE: ghimbir, mentă, busuioc, mușețel, frunze de pătrunjel, cimbru, flori de soc, flori de tei, flori de salcâm, salvie, rozmarin, levănțică, frunze de zmeur, frunze de mur, coada șoricelului, pătlagină, petale de trandafir

O oarecare atenție ar trebui acordată combinațiilor folosite. Astfel, vom evita alimentele/plantele la care ne cunoaștem cu anumite sensibilități. De asemenea, este recomandat a nu combina prea multe citrice într-o singură apă enzimatică și a nu asocia de preferat fructele cu legumele. Legumele se pot combina cu lămâia și cu plante aromatice/medicinale.
dr. Cristina Munteanu
Unguent din flori de sânziene
Există mai multe rețete după care se poate prepara unguentul de sânziene.
Rețeta nr. 1

Se prepară în mod similar cu unguentul din flori de gălbenele.
Se pot folosi flori uscate sau flori proaspete, tăiate mărunt. De altfel, se poate prepara unguentul și prin asocierea celor două plante.
Rețeta o găsiți aici:
Rețeta nr. 2
Această rețetă de unguent de sânziene are ca ingredient activ tinctura de sânziene.
Ingrediente:
- 100 ml tinctură de sânziene
- 100 g untură de casă nesărată sau ulei de cocos
Mod de preparare:
Se iau două vase (inox sau emailate). Într-un vas se pune tinctura de sânziene și se încălzește (fără a o aduce la fierbere). În celălalt vas, se topește untura/uleiul de cocos, de asemenea, fără a aduce la fierbere. Se lasă 2-3 minute, să scadă puțin temperatura și se toarnă tinctura încet peste untură/ulei, amestecând pentru a se omogeniza compoziția. Se toarnă apoi în borcane mici de sticlă, care se închid și se păstrează în loc răcoros.
Rețeta nr. 3

Ingrediente:
- aproximativ 30 de fire de flori de sânziene
- 100 g untură de casă nesărată sau ulei de cocos
Mod de preparare:
Florile de sânziene, tăiate mărunt, se pun într-un blender și se mixează bine. Compoziția obținută se strecoară și se toarnă în untura sau uleiul de cocos pe care l-am încălzit ușor în prealabil. Se amestecă pentru omogenizare și se toarnă în borcănașe mici de sticlă. Unguentul se păstrează la frigider.
Despre beneficiile unguentului din flori de sânziene puteți citi mai multe aici:
Sânziene (Galium verum)

Există două specii de sânziene, una cu flori albe (Galium mollugo) și cea cu flori galbene (Galium verum), care ne este mai cunoscută și despre care vom vorbi în continuare.
Sânzienele cresc în flora spontană, în zone însorite, pe marginea drumurilor, a pădurilor, lanurilor de cereale, în zone de câmpie, deal, dar și în regiunile montane. Ele mai poartă denumirea de floarea Sfântului Ioan Botezătorul sau drăgaică.

De la sânziene se folosește pentru proprietățile sale terapeutice tulpina cu flori. Planta este bogată în principii active precum flavonoide, taninuri, glicozide iridoide, ulei esențial, acid citric, enzime, substanțe minerale ș.a.
Sânzienele au proprietăți
- antispastice
- antiseptice
- antiinflamatoare
- cicatrizante
- detoxifiante
- diuretice
- afrodisiace.
Ele sunt indicate atât în uzul intern, cât și în cel extern.
Pentru uz intern sânzienele se folosesc sub formă de infuzie, macerat la rece, pulbere din plantă măcinată (sublingual), capsule cu pulbere, tinctură, extract sau sirop.
Extern, se utilizează sub formă de comprese, gargară, băi, cataplasme, loțiune pentru față (în amestec cu alte plante), cremă sau unguent.
Preparatele pe bază de sânziene se recomandă intern în:
- afecțiuni ale glandei tiroide (sânzienele sunt un reglator hormonal și pot fi utilizate atât în hipotiroidism, cât și în hipertiroidism)
- noduli tiroidieni
- afecțiuni ale corzilor vocale
- laringite
- tumori ale laringelui
- afecțiuni hepatice
- afecțiuni cardiace
- cistite
- litiază renală
- gută
- reumatism
- tulburări de somn
- nevroze.
Extern, sânzienele sunt folosite în:
- afecțiuni ale tiroidei (masaj)
- arsuri
- răni
- eczeme
- erizipel
- acnee
- psoriazis
- zone pigmentate
- veruci
- reumatism
- nevralgii
- cearcăne
- riduri.
Unguentul de sânziene îl puteți prepara după rețetele găsite aici:
dr. Cristina Munteanu
Bibliografie selectivă:
1. Ovidiu Bojor, Ghidul plantelor medicinale și aromatice de la A la Z, Ed. Fiat Lux, 2003.
2. Mihaela Temelie, Enciclopedia plantelor medicinale spontane din România, Rovimed Publishers, 2017.
3. Bradic J, Zivkovic V, Srejovic I, Jakovljevic V, Petkovic A, Turnic TN, Jeremic J, Jeremic N, Mitrovic S, Sobot T, Ponorac N, Ravic M, Tomovic M. Protective Effects of Galium verum L. Extract against Cardiac Ischemia/Reperfusion Injury in Spontaneously Hypertensive Rats. Oxid Med Cell Longev. 2019 Feb 4;2019:4235405. doi: 10.1155/2019/4235405. PMID: 3086.3479; PMCID: PMC6378796.
4. Schmidt M, Polednik C, Roller J, Hagen R. Galium verum aqueous extract strongly inhibits the motility of head and neck cancer cell lines and protects mucosal keratinocytes against toxic DNA damage. Oncol Rep. 2014 Sep;32(3):1296-302. doi: 10.3892/or.2014.3316. Epub 2014 Jul 9. PMID: 25017936.
5. Zhao R, Chen Z, Jia G, Li J, Cai Y, Shao X. Protective effects of diosmetin extracted from Galium verum L. on the thymus of U14-bearing mice. Can J Physiol Pharmacol. 2011 Sep;89(9):665-73. doi: 10.1139/y11-058. Epub 2011 Aug 18. PMID: 21851214.
De la afin la zmeur

În cadrul acestei rubrici voi încerca să vă prezint pe scurt cele mai cunoscute plante medicinale și efectul lor terapeutic.
dr. Cristina Munteanu
Crizele de tantrum (II)

Dacă în materialul anterior am vorbit pe larg despre ce sunt crizele de tantrum și v-am oferit câteva recomandări care pot ajuta la prevenirea lor, scurtarea perioadei de furie și rărirea crizelor, în acest material aș dori să vă prezint câteva soluții alternative în gestionarea emoțiilor, a stărilor de furie și a regăsirii echilibrului interior.
Materialul detaliat despre crizele de tantrum îl regăsiți aici:
Fitoterapia
Fitoterapia reprezintă o soluție blândă și la îndemână în stările de dezechilibre psihoemoționale, atât ale copilului, cât și ale părintelui implicat.
Ca și ramuri ale fitoterapiei putem apela la aromaterapie, gemoterapie, remedii florale Bach.
Aromaterapia
Aromaterapia utilizează uleiurile esențiale pentru a contribui la atingerea și menținerea unei stări de echilibru în organism, vizând atât partea fizică, cât și pe cea psihică. Poate fi utilizată astfel cu succes în reducerea stresului, anxietății, durerii, în găsirea motivației, stimulării procesului de învățare etc.
Care este mecanismul prin care acest lucru este posibil?

În momentul în care inhalăm uleiurile esențiale se realizează o conexiune cu sistemul nervos central, mai precis cu sistemul limbic. Sistemul limbic este zona creierului care coordonează emoțiile și este implicată în memoria de scurtă sau lungă durată (prin hipocamp). Aceasta poate fi o explicație a faptului că anumite mirosuri ne trezesc amintiri sau emoții.
Utilizarea aromaterapiei în tulburările emoționale se bazează tocmai pe această legătură directă care există între receptorii nervului olfactiv (nervul I cranian) situați în mucoasa nazală și creier. De altfel, sistemul limbic mai este denumit creierul emoțiilor.
Uleiurile esențiale se pot folosi în mai multe moduri:
- inspirare direct din sticluță / palmă
- difuzate prin lampă de aromoterapie / difuzor
- medalioane / brățări speciale pentru aromaterapie
- masaj în tălpi sau în zonele de puls
- puse în apa de baie (amestecate cu sare Epsom)
- uz intern
Unul dintre avantajele aromaterapiei în cazul unui copil este acela că nu trebuie să îl implicăm direct pe copil în acest proces, dacă nu dorește. Difuzorul este pus într-un colț al camerei și difuzează uleiurile pe care le dorim. Obținem pe lângă beneficiile terapeutice și o parfumare a camerei, fără a folosi odorizante cu substanțe nocive. Deși, din experiența personală, copiii apreciază utilizarea difuzorului, doresc să pună ei picăturile de ulei sau să pornească aparatul. Există și difuzoare concepute special pentru copii, cu luminițe și chiar sunete.

Medalioanele, brelocurile și brățările pentru aromaterapie reprezintă un mod elegant de a beneficia de efectele terapeutice ale uleiurilor esențiale oriunde ne-am afla și pe parcursul întregii zile. Există două tipuri de asemenea bijuterii pentru aromaterapie: unele se bazează pe utilizarea bucăților de fetru divers colorate, în timp ce altele pe piese din piatră vulcanică – ambele materiale ce absorb uleiul esențial și îl difuzează în timp. Acest tip de utilizare a aromaterapiei poate fi, de asemenea, considerat atractiv de către copii.
Masajul cu uleiuri esențiale trebuie să țină cont de mai multe aspecte. Cu câteva excepții (tămâia și lavanda, de exemplu), majoritatea uleiurilor se aplică pe piele prin diluare într-un ulei vegetal (ulei purtător). Diluarea se face diferit, în funcție de vârstă. Uleiurile vegetale pe care le putem folosi sunt: cocos (fracționat), măsline, avocado, migdale, susan, sâmburi de struguri, gălbenele, cătină, sâmburi de caise etc. O variantă practică este utilizarea roll-on-urilor. Copiilor le place să știe că au un roll-on special preparat pentru ei, pe care îl pot folosi atunci când nu se simt bine.
În ceea ce privește utilizarea internă a uleiurilor esențiale, aceasta se poate face doar la recomandarea unui medic specialist. Un alt lucru de care trebuie să ținem cont este acela că nu toate uleiurile esențiale sunt proprii pentru consumul intern și au recomandări diferite în funcție de vârstă.
Dintre uleiurile esențiale utile în regăsirea calmului și echilibrului enumerăm:
- lavandă
- melisă
- trandafir
- mușețel
- ylang-ylang
- bergamotă
- tămâie
Gemoterapia

O altă ramură a fitoterapiei care poate fi de ajutor în reglarea stărilor emoționale este gemoterapia.
Extractul din muguri de tei poate fi utilizat în ameliorarea stărilor de nervozitate, nelinişte şi stres, atât în cazul copiilor, cât și al adulților.
Dacă adulții se confruntă cu creșteri ale valorilor tensionale pe fondul stresului, pot utiliza extract din mlădițe de păducel.
Terapia florală Bach
Terapia florală Bach a fost concepută pentru a ajuta organismul să depășească anumite dificultăți emoționale. Dr. Bach a împărțit remediile florale în șapte mari grupe, în funcție de stările psihice cărora se adresează: teama/frica, nesiguranța/incertitudinea, interesul insuficient față de circumstanțele prezente, singurătatea, hipersensibilitatea, deznădejdea/disperarea, preocuparea excesivă pentru binele celor din jur.
Aceste remedii pot fi administrate tuturor grupelor de vârstă, la recomandarea unui medic specialist.
Puteți citi mai multe despre terapia florală Bach aici:
Alte plante medicinale care pot ajuta în regăsirea echilibrului emoțional și pot fi consumate sub formă de infuzie, tincturi, siropuri sau comprimate/capsule sunt:

- valeriana
- passiflora
- hameiul
- teiul
- roinița (melisa)
Exerciții de relaxare
Fiecare persoană are modul ei de a se relaxa. Pe unii îi ajută să asculte muzică, pe alții să se plimbe, alți spun o rugăciune, alții meditează. Alegeți ce vi se potrivește pentru a reuși să vă regăsiți calmul și echilibrul și a reuși să vă păstrați calmul în situațiile de criză. Copiii pot fi încurajați să asculte muzică liniștitoare, să facă plimbări în natură, să picteze, să modeleze plastilină/lut, să se joace cu nisip, ca modalități de a se elibera de emoțiile negative.
Alimentație sănătoasă
O alimentație sănătoasă și bogată în alimente proaspete, cât mai puțin procesate, poate contribui și ea la regăsirea echilibrului organismului. Un corp sănătos poate susține mai ușor trecerea peste stările emoționale puternice. Încercați să oferiți un exemplu copilului dumneavoastră! Dacă părinții nu mănâncă sănătos, nici copilul nu o va face! De exemplu, alimentele intens procesate conțin glutamat de sodiu, o substanță care a fost demonstrat că suprastimulează celulele nervoase și are un efect nociv asupra creierului. Produsele care conțin această substanță ar trebui evitate în alimentația tuturor, cu atât mai mult a copiilor care fac crize de tantrum.
dr. Cristina Munteanu
Bibliografie selectivă:
1. Alexandra Hlade, Larisa Bangs. Beneficiile uleiurilor esențiale, Libris Editorial, 2019
2. Fowler NA. Aromatherapy, used as an integrative tool for crisis management by adolescents in a residential treatment center. J Child Adolesc Psychiatr Nurs. 2006 May;19(2):69-76. doi: 10.1111/j.1744-6171.2006.00048.x. PMID: 16671921.
3. Lin PH, Lin YP, Chen KL, Yang SY, Shih YH, Wang PY. Effect of aromatherapy on autonomic nervous system regulation with treadmill exercise-induced stress among adolescents. PLoS One. 2021 Apr 13;16(4):e0249795. doi: 10.1371/journal.pone.0249795. PMID: 33848307; PMCID: PMC8043395.
4. Xiao S, Wang Y, Duan S, Li B. Effects of aromatherapy on agitation and aggression in cognitive impairment: A meta-analysis. J Clin Nurs. 2021 Aug 5. doi: 10.1111/jocn.15984. Epub ahead of print. PMID: 34355444.