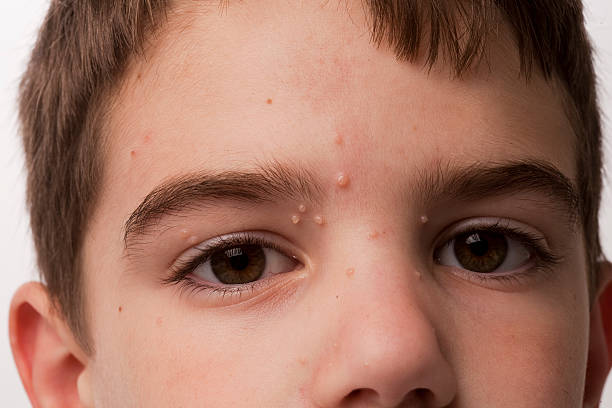
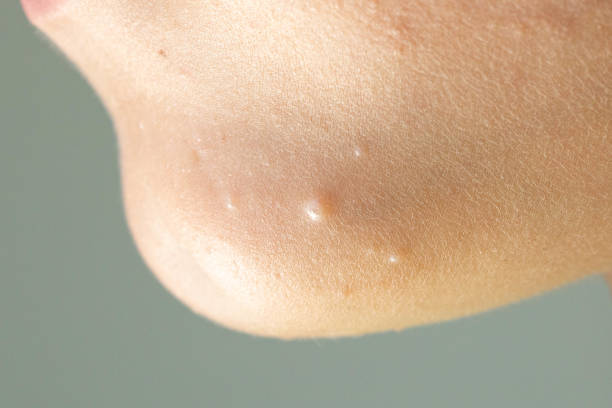
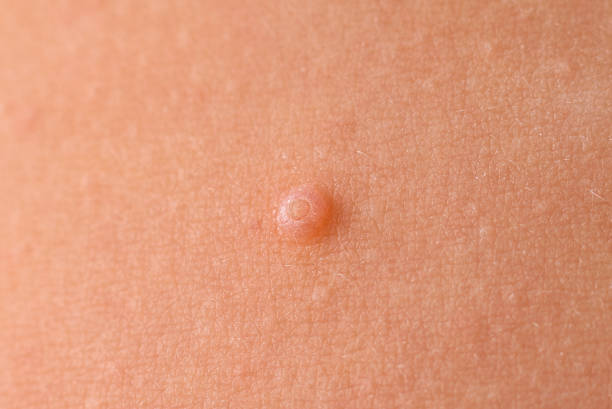
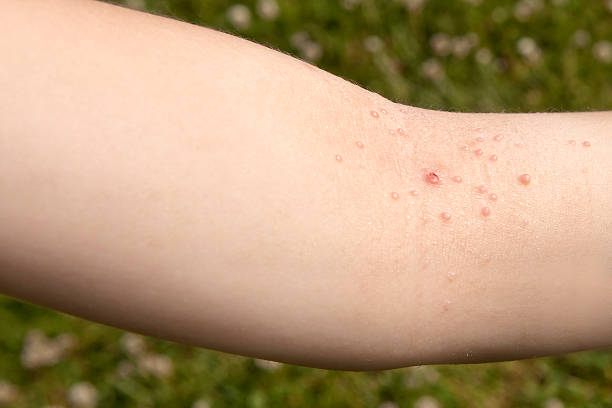
Parazitozele intestinale reprezintă o problemă frecvent întâlnită în rândul copiilor preșcolari, având cauze variate precum igiena precară, contactul cu animalele infectate sau consumul de alimente și apă contaminate.
Dar de ce sunt copiii atât de vulnerabili la aceste infestări?
Răspunsul se află în natura lor jucăușă și curioasă: adesea, în entuziasmul jocurilor, uită de regulile de igienă, facilitând astfel contactul cu germenii prin simpla introducere a mâinilor murdare în gură. Mai mult, această etapă a vieții coincide și cu debutul intrării în colectivitate, unde riscurile de expunere la paraziți cresc considerabil. Iar toate acestea se desfășoară pe un sistem imunitar în formare, care nu are încă instrumente eficiente de luptă.
Printre cele mai comune parazitoze intestinale se numără giardiaza, ascaridioza și oxiuraza.
Giardiaza
Giardiaza este o infecție intestinală cauzată de parazitul Giardia lamblia, motiv pentru care afecțiunea se mai numește și lambliază. Aceasta se transmite prin ingestia de apă sau alimente contaminate sau prin contactul cu persoane infectate. Ce este foarte important de știut, este faptul că în ciclul său de dezvoltare Giardia poate persista sub forma chistică chiar și în apa clorinată. Simptomele infestării cu acest parazit includ: diaree, crampe abdominale, balonare, greață, lipsa poftei de mâncare și stări de oboseală. Diareea poate fi intermitentă, explozivă și poate avea un miros neplăcut. Copiii sunt cei mai expuși datorită modalității de transmitere fecal-orală a parazitului, fiind situații de adevărate epidemii în colectivități.
Ascaridioza
Ascaridioza este o infecție provocată de Ascaris lumbricoides sau, cum mai este cunoscut de toată lumea – limbric. Ouăle parazitului se găsesc în solul contaminat și pot fi ingerate prin alimente sau apă contaminate. Infecția poate cauza simptome precum: dureri abdominale, obstrucție intestinală, pierdere în greutate și în unele cazuri, reacții alergice. La adult infecția poate fi asimptomatică. Infecția cu Ascaris poate avea și consecințe asupra sistemului respirator, conducând la apariția așa-numitului sindrom Löffler. După ingestia accidentală a ouălor de Ascaris, acestea eclozează la nivelul intestinului subțire, de unde migrează sub formă de larve prin circulația sanguină sau limfatică la nivel pulmonar, determinând apariția simptomelor respiratorii: tuse, dificultăți de respirație și febră. După o perioadă de aproximativ 10-14 zile, larvele sunt expectorate prin tuse, o parte din ele fiind reînghițite și ajungând astfel din nou în intestin. Ascaridioza nu se transmite interuman, ci doar prin intermediul solului sau apei contaminate cu materii fecale umane sau de porc.

Oxiuraza
Oxiuraza este o infecție intestinală cauzată de parazitul Enterobius vermicularis, cunoscut și sub numele de oxiur. Oxiurii se transmit prin ingestia ouălor contaminate, care pot fi întâlnite pe suprafețe sau haine. Odată ajunse în tractul digestiv, ouăle eclozează la nivelul intestinului și ating stadiul de maturitate în câteva săptămâni. Simptomele includ: dureri abdominale, senzație de greață, mâncărime anală (în special noaptea), iritabilitate, tulburări de somn, bruxism.
Metode de prevenție ale infestărilor cu paraziți intestinali

Prevenirea infecțiilor cu paraziți intestinali la copii este esențială pentru menținerea sănătății acestora. Iată câteva metode eficiente de prevenire:
Spălarea pe mâini: învață copiii să-și spele mâinile cu apă și săpun, mai ales după ce s-au jucat afară, după ce au pus mâna pe animale, înainte de a mânca, după utilizarea toaletei. Dar nu numai copiii trebuie să se spele corect pe mâini, ci și persoanele care îngrijesc copiii trebuie să se spele cu apă și săpun când vin de afară, înainte și după schimbarea scutecului, înainte de a se apuca de prepararea și administrarea meselor etc.
Educarea copiilor cu privire la folosirea corectă a toaletei: nu deschidem robinetul cu aceeași mână cu care ne-am șters după ce am folosit toaleta; în cazul fetițelor ștergerea trebuie efectuată din față spre spate (dinspre uretră spre anus).
Tăierea unghiilor: menținerea unghiilor scurte și curate pentru a preveni acumularea de murdărie sau ouă de paraziți.
Consumul de apă din surse sigure și evitarea înghițirii de apă atunci când se frecventează piscine, bazine, râuri, lacuri etc.
Spălarea fructelor și legumelor înainte de consumul în stare proaspătă.
Gătirea corespunzătoare a alimentelor (în special cele din carne) la temperaturi adecvate pentru a distruge eventualii paraziți.
Deparazitarea regulată a animalelor de companie și igiena acestora sunt și ele esențiale. Spălați-vă pe mâini după ce ați interacționat cu animalele.
Atunci când avem o infecție confirmată sunt necesare măsuri suplimentare:
Toaleta riguroasă în regiunea perianală cu apă și săpun imediat după trezire pentru limitarea riscului de autoinfestare și de contaminare cu mâinile murdare a suprafețelor.
Toaleta riguroasă a oliței și a vasului de toaletă, precum și a robinetelor și clanțelor ușilor de la baie.
Schimbarea zilnică a lenjeriei de corp a copilului și a așternuturilor de pat.
Spălarea articolelor vestimentare și a lenjeriei de pat la temperaturi ridicate pentru distrugerea ouălor.
Evitarea scărpinării în zona anală sau purtarea de mănuși pe timpul nopții pentru a evita contaminarea cu ouă a mâinilor.
Diagnosticul parazitozelor intestinale
Uneori, în rare cazuri, paraziții pot fi vizualizați direct în materiile fecale eliminate. Pentru diagnosticarea lor, cel mai frecvent se utilizează examenul coproparazitologic, care însă de multe ori iese cu rezultat fals negativ, chiar dacă organismul este infestat. Acesta este motivul pentru care acest examen coproparazitologic se recomandă să se efectueze de trei ori consecutiv la distanță de 3-5 zile.
De multe ori, la un copil infestat și cu simptome specifice ne poate atrage atenția asupra unei parazitoze intestinale creșterea eozinofilelor pe hemoleucogramă.

În cazul oxiurilor se mai utilizează analiza numită amprentă anală, fiind poate cea mai eficientă metodă de depistare a ouălor de Enterobius vermicularis. Atenție însă, un examen inițial negativ, nu exclude parazitoza. Pentru a exclude un diagnostic de enterobioză sunt necesare astfel 7 examene efectuate la interval de 2 zile.
Efectuarea analizei amprentei anale se face dimineața, înainte de toaleta perineală sau de defecare, această metodă putând astfel evidenția ouăle prezente în pliurile anale, depuse acolo în timpul nopții de femela parazit.
Giardiaza poate fi diagnosticată cu ajutorul examenului coproparazitologic, însă trebuie menționat faptul că eliminarea chisturilor în scaun este intermitentă, ceea ce poate oferi uneori rezultate fals negative. Mai eficientă este astfel detectarea antigenului Giardia în materiile fecale, care poate detecta și chisturile de parazit distruse, spre deosebire de examenul microscopic, care poate detecta numai chisturile intacte.
În cazul infestării cu Ascaris examenul coproparazitologic poate fi negativ până la 40 de zile de la infecție.
Mult mai eficientă este testarea prezenței viermilor intestinali prin analize de tip PCR, analiză care este ceva mai costisitoare însă.
Am menționat cele mai frecvente parazitoze intestinale, dar infecții cu paraziți care determină simptomatologii digestive asemănătoare și care trebuie luate în considerare la copiii cu dureri abdominale persistente, stări de greață, lipsa poftei de mâncare ori scădere ponderală sunt și cele determinate de: Toxocara canis și cati, Tenia etc. De asemenea, în cazul unei simptomatologii digestive trebuie luată în considerare și infecția cu bacteria Helicobacter pylori sau bolile inflamatorii intestinale.
Tratament
Tratamentul clasic al parazitozelor intestinale depinde de tipul de parazit și este în general reprezentat de medicamente antiparazitare specifice precum furazolidon, metronidazol, albendazol sau mebendazol dar nu numai.
Datorită efectelor adverse ale acestor medicamente tot mai multe persoane aleg să exploreze metode alternative de tratament. În special pentru copii, tratamentul alternativ este ideal, ajutând la eliminarea paraziților și la diminuarea blândă a simptomelor digestive.
Astfel, există numeroase alimente și plante medicinale care pot fi incluse în alimentația persoanelor cu parazitoze intestinale, care și-au dovedit eficiența în viața de zi cu zi, dar și în studii științifice. Acestea pot fi introduse în alimentația zilnică sau administrate sub diferite forme, de la ceaiuri, tincturi sau siropuri la capsule ori comprimate.
Dacă un membru al familiei are paraziți intestinali, toți ceilalți membri trebuie să urmeze schema de tratament. Această măsură ar fi ideal să se respecte și în cazul colectivităților de preșcolari (creșe, grădinițe).
Dintre alimentele cu rol dovedit antiparazitar amintim:
Usturoiul
Usturoiul este cunoscut pentru proprietățile sale antimicrobiene și antiparazitare. Conține alicină, un compus activ ce ajută la eliminarea paraziților din intestin. Poate fi consumat crud sau sub formă de tincturi sau capsule.
Semințele de dovleac

Acestea conțin cucurbitacină, o substanță care inhibă activitatea unor paraziți prin afectarea metabolismului acestora (paralizează viermii intestinali) și poate astfel ajuta la eliminarea paraziților. În plus, conține zinc, un mineral esențial care sprijină sistemul imunitar, ajutând organismul să lupte împotriva infecțiilor, inclusiv a infecțiilor parazitare.
Se recomandă folosirea semințelor de dovleac neprăjite, ca atare sau măcinate ori administrarea de ulei din semințe de dovleac presat la rece. Semințele măcinate pot fi amestecate cu lapte, miere de albine și propolis și administrate astfel câte o linguriță de trei ori pe zi. Uleiul de dovleac poate fi administrat ca atare sau în salate, piureuri etc.
Papaya
Papaya este o resursă importantă în lupta împotriva viermilor intestinali, îndeosebi datorită enzimei numite papaină, care perturbă ciclul de viață al paraziților și duce la omorârea și eliminarea acestora.
Se recomandă consumul fructelor și integrarea pudrei din semințe de papaya în alimentație. Adulții pot folosi și capsulele cu pudră din semințe.
Alte preparate antiparazitare eficiente sunt: nuca neagră, quercetina, chitosanul etc.
Condimente și plante medicinale
Cimbrul
Cimbrul este una dintre plantele medicinale cele mai utilizate în afecțiuni infecțioase, datorită efectului său antiviral, antibacterian, antifungic și antiparazitar. Substanța activă responsabilă în principal de proprietățile sale antimicrobiene și antiparazitare este timolul.
Oregano
Oregano sau șovârvul este una din plantele cunoscute din vechime pentru proprietățile sale antimicrobiene. Poate fi consumat sub formă de infuzie, tinctură sau capsule cu plantă mărunțită sau ulei, în doze adaptate în funcție de vârstă și toleranță. Uleiul de oregano este foarte puternic și de aceea se recomandă întotdeauna diluat, atât pentru consumul intern, cât și pentru uzul extern.
Pelinul
Pelinul este una din plantele folosite în medicina tradițională încă din cele mai vechi timpuri pentru a combate paraziții intestinali sub formă de pulbere, ceai sau tinctură. Ceaiul de pelin conține compuși activi precum artemisinina, substanță care combate direct paraziții intestinali. În comerț se găsesc acum și comprimate sau capsule cu artemisină extrasă și din alte surse, nu doar din pelin.
Menta
Menta este una din plantele cu recunoscute beneficii asupra sistemului digestiv, fiind mai puțin cunoscut efectul său antibacterian și antiparazitar. Datorită compușilor săi activi, menta (și în special uleiul de mentă) ajută la eliminarea paraziților intestinali.
O rețetă ușor de preparat ce poate fi folosită în acest scop este cea de lapte cu mentă: 100 ml lapte se fierb 2 minute împreună cu 5 fire de mentă (tulpina cu tot cu frunze). Se lasă să se răcească și apoi se adaugă o linguriță de miere. Acest lapte se prepară și se consumă dimineața pe stomacul gol, cu o oră înainte de micul dejun. Se recomandă repetarea procedurii după o săptămână.
Această rețetă poate fi adaptată și îmbogățită în funcție de vârstă prin adăugarea a trei căței de usturoi, 2-3 cuișoare și a unei lingurițe de pudră de turmeric.
Produse ale stupului

Dintre produsele stupului, propolisul are proprietăți antivirale, antibacteriene și antiparazitare recunoscute, intrând în compoziția multor preparate antiparazitare. Se recomandă așadar, fie tinctura de propolis simplă, fie alte preparate complexe. Tinctura de propolis se va administra de 3 ori pe zi timp de 20 zile pe lună, după care se va face o pauză de 10 zile și se va relua schema pentru încă alte două ture de 20 zile, având în total trei luni de tratament. Pentru copii se poate folosi extractul apos sau hidrogliceric de propolis.
Uleiuri esențiale
În cazul parazitozelor intestinale se recomandă masajul abdomenului în sensul acelor de ceas cu amestecuri de uleiuri esențiale diluate în funcție de vârsta persoanei. Dintre cele mai folosite uleiuri esențiale în deparazitare amintim cele de: cimbru, oregano, arbore de ceai, fenicul, anason, mentă, cuișoare, tămâie, lămâie etc.
Tratament homeopat

Tratamentul homeopat este mai individualizat decât celelalte remedii alternative și cuprinde remedii precum: Cina, Silicea, Spigelia, Cuprum mettalicum, Colocynthis ș.a. sau formule complexe realizate din combinarea acestor remedii în diluții specifice, urmărind susținerea organismului în eliminarea paraziților intestinali și diminuarea simptomelor digestive. Dacă parazitul a fost identificat, homeopatia deține remedii specifice precum: Lamblia, Oxiuri sau Ascaris.
Remediile naturiste și homeopate se administrează în funcție de fazele lunii, ținând cont de un aspect important, și anume faptul că în apropierea zilei de lună plină paraziţii au un maxim de dezvoltare şi multiplicare. Din acest motiv se recomandă ca și recoltarea probelor pentru identificarea paraziților să fie efectuate în aceste perioade, crescând șansa identificării lor.
Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu