



Aș dori în primul rând să definesc acești termeni, care nu sunt sinonimi.
Gastroenterocolita reprezintă inflamația tractului digestiv, manifestată prin simptome precum diaree, vărsături, febră și dureri abdominale. Ea poate fi cauzată de infecții virale, bacteriene, parazitare sau de consumul de alimente contaminate.
Enterovirozele, pe de altă parte,sunt infecții virale cauzate de enterovirusuri, care afectează în principal intestinul, dar pot produce și simptome sistemice.

Aceste afecțiuni au un impact semnificativ asupra tractului digestiv și, uneori, asupra stării generale a copilului. Gastroenterocolita și enterovirozele debutează, de obicei, brusc, în plină stare de sănătate, iar simptomele pot varia de la forme ușoare, care se rezolvă cu regim igieno-dietetic, până la manifestări severe, care necesită intervenție medicală.


Semnele de gravitate sau când să ne îngrijorăm
Există câteva semne clare care indică faptul că boala nu poate trece de la sine și necesită consult medical imediat:
Aceste semne indică necesitatea unei evaluări medicale rapide, mai ales la copiii mici, unde deshidratarea poate surveni rapid și poate deveni periculoasă.
Tratamentul clasic include administrarea sărurilor de rehidratare, a medicamentelor simptomatice (antivomitive, antidiareice, antitermice), probioticelor și, uneori, administrarea de antibiotice pentru infecțiile bacteriene dovedite. Însă, tot mai mulți părinți optează pentru soluții naturale, mai blânde pentru organism.
Repausul digestiv
Prima și cea mai importantă măsură în cazul apariției vărsăturilor este repausul digestiv.
Dacă copilul a vomitat, nu îi dăm nimic să bea sau să mănânce în următoarea oră. Este cea mai importantă măsură! Se creează altfel un reflex de vomă care va fi oprit foarte greu.
Administrarea raționalizată a sărurilor de rehidratare sau a apei
După repausul de 1 oră vom începe să administrăm copilului apă sau săruri de rehidratare, în cantitate mică, la interval de 5-10 minute.
Putem administra lichidele, în funcție de vârstă, cu lingurița, seringa, biberonul, cană cu pai, cană normală. Este important să dăm cu guri mici și să nu lăsăm copilul să bea o cantitate mare de lichid o dată.
Dacă am avut un singur episod de vărsătură putem administra apă sau ceai. Dacă însă vorbim de mai multe episoade de vărsătură și de pericolul deshidratării, vom începe cu sărurile de rehidratare.
Reluarea alimentației solide

Dacă se tolerează lichidele și după 2-3 ore de administrare raționalizată a acestora copilul nu a mai vărsat, putem începe cu administrarea de mâncare. De principiu vom administra întâi lucruri uscate, să absoarbă acidul gastric din stomac: pâine prăjită, grisine, biscuiți (simpli, fără cremă). Dacă le tolerează și copilul dorește, cere, putem da mâncare de regim, adică alimente ușor de digerat, fierte, coapte sau preparate la abur. De regulă se preferă așa-numita dietă BRAT: banane, orez, mere și pâine prăjită, pentru a stabiliza tractul digestiv.
Nu vom administra legume și fructe proaspete, alimente grase, condimentate, prăjeli, creme, fast-food.
Dacă nu există vărsături, ci doar scaune diareice, vom administra aceleași alimente, doar că nu mai este necesar repausul digestiv, raționalizarea lichidelor și reluarea treptată a alimentației.
Copiii alimentați la sân vor fi alăptați în continuare. În cazul celor alimentați cu formule de lapte praf se recomandă continuarea alimentării cu formula respectivă, ținând cont de regulile de mai sus. Schimbarea formulei de lapte cu o formulă fără lactoză nu este indicată de rutină, ci doar în cazurile severe.
Tratamentul clasic presupune:
La acestea putem adăuga administrarea de probiotice pentru refacerea florei intestinale.
Pe lângă tratamentul clasic este bine de știut că avem la îndemână o serie de tratamente alternative sau complementare.

Mușețel
Mușețelul are proprietăți antiinflamatoare, calmante și antispasmodice, fiind eficient în reducerea durerilor abdominale și a inflamației tractului digestiv.
Poate fi folosit sub formă de infuzie, care este ușor acceptată de către copii și adulți și poate fi îndulcită cu puțină miere pentru cei mai mari de 1 an.
Pentru calmarea crampelor abdominale puteți amesteca câteva picături de ulei volatil de mușețel cu ulei de măsline sau cocos și masa ușor abdomenul.
Mentă
Menta este recunoscută din vechime pentru faptul că intervine în calmarea spasmelor intestinale, și reducerea senzației de greață.
La fel ca și mușețelul, poate fi folosită intern sub formă de infuzie sau extern, sub formă de masaj cu ulei volatil diluat într-un alt ulei vegetal.
Ghimbir
Ghimbirul este renumit pentru proprietățile sale antiemetice și antiinflamatoare. Ajută la reducerea balonării, grețurilor, vărsăturilor și stimulează digestia.

Ghimbirul poate fi consumat intern sub formă de infuzie, limonadă, ras și amestecat cu miere sau, extern, se poate apela la masajul abdominal cu ulei volatil.
Proprietățile sale au început să fie explorate de industria farmaceutică, astfel încât există numeroase picături, siropuri, acadele sau plasturi pe bază de ghimbir care pot fi utilizate cu succes în astfel de situații.
Afin
Afinele proaspete sau uscate, compotul și ceaiul de afine au proprietăți astringente și ajută la reducerea episoadelor de diaree. De asemenea, conțin antioxidanți care susțin recuperarea.

În episoadele de diaree, afinele consumate împreună cu iaurt sau kefir pot fi o gustare vindecătoare, combinând proprietățile dezinfectante și astringente ale afinelor cu conținutul în probiotice al iaurtului sau kefirului.
De asemenea, se găsesc în drogherii și farmacii siropuri, tincturi, gemoderivate, comprimate sau capsule cu extract de afine, extrem de benefice în afecțiunile ce presupun alterarea tranzitului intestinal.
Ananas
Ananasul conține bromelaină, o enzimă care susține digestia proteinelor și reduce inflamația tractului digestiv. De asemenea, ajută la hidratare datorită conținutului ridicat de apă. Poate fi consumat sub formă de suc proaspăt (diluat), compot sau bucățele mici. Există și comprimate digestive pe bază de extract de ananas și papaya, un alt fruct bogat în enzime digestive (papaină), contribuind la calmarea mucoasei intestinale inflamate și favorizând recuperarea organismului.
Ghindă
Ghinda este un remediu tradițional cu proprietăți astringente, eficientă pentru reducerea diareei și calmarea mucoasei intestinale. Se regăsește în numeroase preparate destinate enterocolitelor, de regulă în combinație cu cărbune medicinal, mentă, afin etc.
Băuturile tip Cola
Deși consumul de băuturi tip cola în gastroenterocolite este controversat, unele studii sugerează că acestea pot avea efecte benefice datorită conținutului de acid fosforic, care poate acționa ca antibacterian și antivomitiv. În cantități mici, băuturile tip cola pot reduce senzația de greață și pot contribui la rehidratare. Totuși, nivelul ridicat de zahăr poate agrava diareea, iar conținutul de cofeină nu este potrivit pentru copii mici. Utilizarea lor trebuie să fie o măsură de urgență, în cazurile în care alte soluții de rehidratare sau tratamente nu sunt disponibile.
Homeopatia oferă o abordare blândă și personalizată, adaptată fiecărui copil. Câteva din remediile frecvent utilizate în tulburările digestive includ:

Este important ca administrarea remediilor homeopate să fie făcută personalizat și la recomandarea unui medic.

Un aspect adesea neglijat în gestionarea bolilor la copii este sprijinul emoțional. Părinții pot contribui semnificativ la recuperarea celor mici prin menținerea unui mediu calm și plin de înțelegere. Stresul și anxietatea părinților pot fi resimțite de copii, accentuând disconfortul acestora. Este important ca părinții să rămână răbdători, să ofere afecțiune și să fie alături de copil în timpul bolii. Activități liniștitoare, precum cititul unei povești sau simpla ținere în brațe, pot crea o atmosferă de siguranță, ajutând copilul să depășească mai ușor momentul dificil al unei gastroenterocolite.
Gastroenterocolita și enterovirozele sunt, așadar, afecțiuni frecvente în cazul tuturor categoriilor de vârstă, dar cu un tablou mai zgomotos atunci când este vorba de copii, și care pot fi gestionate eficient prin metode clasice de tratament, prin abordarea unor soluții naturale sau prin combinarea acestora.
Cu o igienă corespunzătoare și o atenție sporită la simptome, părinții pot reduce considerabil riscul complicațiilor și pot sprijini recuperarea rapidă a celor mici.
Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu
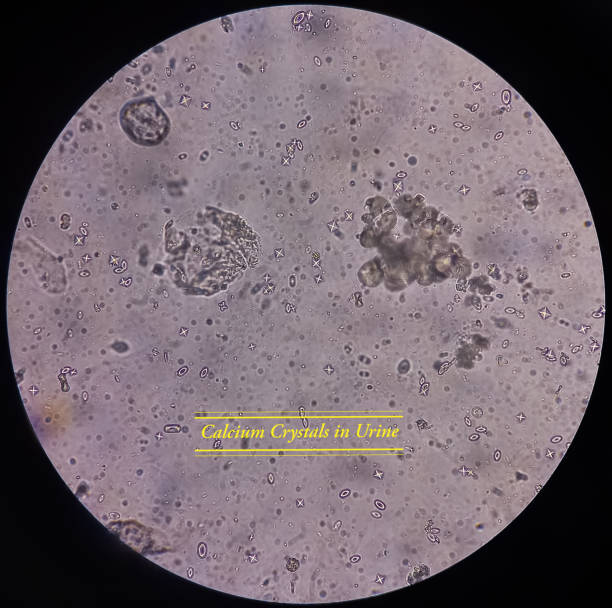
Oxalații de calciu sunt cristale formate prin combinarea ionilor de calciu cu acidul oxalic, o substanță produsă atât de metabolismul intern (produsul final de metabolism al glioxalatului si gliceratului), cât și adusă prin aport din surse alimentare.
Acidul oxalic este prezent în multe alimente, iar în cazul unei absorbții crescute, acesta se acumulează în organism, fiind eliminat prin rinichi, dar atunci când concentrația sa este ridicată, poate apărea riscul de formare a calculilor renali.
Acest proces se întâmplă mai ales în condiții de deshidratare sau când există un dezechilibru în compoziția urinei.
Pe lângă alimentație, unele vitamine sau medicamente, predispoziția genetică și anumite afecțiuni renale pot favoriza acumularea oxalaților, transformându-i într-un factor de risc important în special pentru persoanele cunoscute cu afecțiuni cronice ale rinichilor.
În acest articol, vom discuta despre ce înseamnă prezența oxalaților de calciu în urină, de ce apar aceștia, cum pot fi preveniți sau tratați, inclusiv prin abordări alternative.
Ce înseamnă prezența oxalaților de calciu în urină?
Prezența oxalaților de calciu în urină este o descoperire comună în cazul analizelor de laborator, însă un nivel ridicat al acestora poate indica riscul de formare a nefrolitiazei (pietre la rinichi). Cristalele de oxalat de calciu depistate frecvent în urină indică faptul că organismul nu poate elimina corect oxalații.
Organismul uman nu poate descompune oxalații, ei sunt eliminați cu ajutorul rinichilor, dar, în condiții de suprasolicitare metabolică, oxalații se pot acumula în urină.

Oxalații în concentrații mari pot fi toxici pentru celulele renale, iar expunerea constantă la aceștia poate contribui la apariția unei inflamații locale și duce, în timp, la deteriorarea funcției renale.
Cauze ale apariției oxalaților de calciu în urină
Există câțiva factori principali care pot duce la creșterea concentrației oxalaților de calciu:
Dieta bogată în oxalați: Consumul frecvent al unor alimente precum spanac, fasole, ciocolată, cacao, ceai, roșii sau sfeclă poate aduce un aport mare de oxalat în organism, crescând riscul de formare a pietrelor.
Consumul ridicat de proteine animale: Dieta bogată în proteine animale poate modifica echilibrul acido-bazic din corp, crescând riscul de formare a oxalaților de calciu.
Deshidratarea: Când nu consumăm suficientă apă, urina devine mai concentrată, favorizând formarea și precipitarea cristalelor de oxalat de calciu.
Malabsorbția: Anumite afecțiuni intestinale precum boala Crohn afectează absorbția nutrienților și duc la o absorbție excesivă a oxalaților.
Hiperoxaluria: O tulburare metabolică genetică care cauzează o producție ridicată de oxalat în organism, crescând riscul formării calculilor.
Aportul scăzut de calciu. Aportul alimentar scăzut de calciu poate părea la prima vedere un mod de a reduce riscul de pietre la rinichi, dar are în final un efect paradoxal: poate duce de fapt la creșterea acestui risc. În mod normal, calciul din alimente se leagă de oxalați în intestin și formează un complex care nu este absorbit în corp (insolubil) și este eliminat prin scaun. Când însă consumăm puțin calciu, rămâne mai mult oxalat liber în intestin, iar acesta ajunge să fie absorbit în cantități mai mari în sânge. De aici, oxalatul este eliminat prin rinichi, crescând nivelul de oxalat în urină.
Excesul sau lipsa unor vitamine, anumite medicamente: vitamina C, vitamina D, anumite antibiotice etc.
Vitamina C
Atunci când este consumată în cantități moderate, vitamina C este metabolizată în siguranță și folosită eficient de către organism. Totuși, atunci când aportul depășește cu mult nivelul necesar și nu se urmează nici o hidratare corespunzătoare, metabolizarea vitaminei C duce la creşterea excreţiei de oxalat şi poate reprezenta un factor de risc pentru nefrolitiaza cu oxalat de calciu.
Vitamina D
Suplimentarea excesivă cu vitamina D poate duce la creșterea absorbției calciului din intestin, crescând astfel nivelul de calciu din sânge și urină. În acest context, dacă urina este saturată cu calciu, există un risc mai mare de cristalizare și formare a cristalelor de oxalat de calciu. Dozele de vitamina D ar trebui ajustate în funcție de nevoile individuale și monitorizate prin analize periodice, mai ales la persoanele care iau doze mari sau care au risc de litiază renală.
Calciul (sub formă de suplimente)
Deși calciul preluat din alimente are un rol protector, suplimentele de calciu însă pot crește nivelul de calciu din urină, sporind riscul de formare a pietrelor. Suplimentele de calciu pot favoriza cristalizarea oxalaților în special la persoanele care consumă deja o cantitate semnificativă de oxalați prin dietă. Administrarea suplimentelor de calciu ar trebui făcută cu precauție, la recomandarea medicului și cu monitorizare periodică, în special la persoanele cunoscute cu risc de litiază renală.
Vitamina B6 (Piridoxina)

Deficitul de vitamină B6 este asociat cu o creștere a nivelului de oxalat în urină, deoarece B6 este implicată în metabolismul oxalatului. În schimb, suplimentarea adecvată cu B6 poate reduce riscul formării pietrelor la rinichi la persoanele cu hiperoxalurie.
Medicamente diuretice
Diureticele tiazidice sunt adesea prescrise pentru hipertensiune și reduc excreția de calciu în urină, ceea ce poate reduce riscul de pietre de oxalat de calciu. Cu toate acestea, diureticele în general pot contribui la deshidratare, ceea ce poate concentra urina și, astfel, poate crește riscul de formare a pietrelor.
Aspirina și antiinflamatoarele nesteroidiene (AINS)
Utilizarea pe termen lung a unor AINS poate afecta funcția renală și crește riscul de formare a pietrelor. Acest lucru este mai frecvent la cei cu afecțiuni renale preexistente sau la cei care iau doze mari de astfel de medicamente.
Antiacidele pe bază de calciu
Antiacidele care conțin calciu cresc cantitatea de calciu excretată în urină, ceea ce favorizează formarea pietrelor, mai ales dacă sunt utilizate perioade lungi de timp.
Antibioticele (în special cefalosporinele)
Anumite antibiotice pot modifica flora intestinală și reduce numărul bacteriilor care descompun oxalatul, contribuind astfel la creșterea nivelului de oxalat în organism. În cazul acesta flora intestinală poate fi susținută prin administrarea de probiotice pentru a ajuta la restabilirea bacteriilor benefice.
Cum putem preveni și trata oxalații de calciu în urină?

Pentru a preveni formarea cristalelor de oxalat de calciu și a pietrelor la rinichi, este important să adoptăm măsuri care să reducă riscul apariției acestora:
Hidratarea corespunzătoare: Un consum adecvat de apă este esențial pentru a dilua urina și a preveni formarea cristalelor. Se recomandă consumul a cel puțin 2 litri de apă pe zi, dar acesta se adaptează în funcție de vârstă, greutate și dacă există alte probleme de sănătate.
Limitarea alimentelor bogate în oxalați: Deși nu trebuie eliminate complet, alimentele bogate în oxalați ar trebui consumate cu moderație.
Consumul de alimente bogate în calciu: Calciul din dietă se leagă de oxalați în intestin, reducând astfel absorbția acestora. Este important în acest sens să avem o alimentație echilibrată și cât mai diversificată și să consumăm suficiente surse de calciu.
Evitarea consumului excesiv de sare și proteine animale: Sarea și proteinele animale pot crește excreția de calciu în urină, ceea ce poate favoriza formarea cristalelor.
Suplimentele de magneziu și citrat: Magneziul și citratul pot ajuta la prevenirea formării pietrelor de oxalat de calciu. Citratul de potasiu, de exemplu, este adesea prescris pentru a alcaliniza urina și a împiedica cristalizarea oxalaților de calciu.
Abordări alternative
În plus față de tratamentele convenționale, există și câteva abordări alternative și remedii naturale care pot ajuta la prevenirea formării oxalaților de calciu în urină.
Fitoterapia reprezintă o resursă deosebit de importantă în acest sens. Plante medicinale precum coada calului, brusturele, urzica sau păpădia pot constitui remedii importante pentru o persoană care se confruntă cu prezența oxalaților de calciu în urină.

Coada-calului este o plantă este cunoscută pentru efectele sale diuretice, bogată în săruri minerale și care contribuie la eliminarea mai eficientă a sărurilor și a toxinelor din rinichi.
Păpădia: Rădăcina de păpădie poate stimula funcția renală și ajuta la prevenirea formării pietrelor.
Anumite suplimente pe bază de enzime și probiotice pot contribui la metabolizarea oxalaților din intestin. Unele cercetări sugerează că suplimentarea cu probiotice care conțin bacteria Oxalobacter formigenes ar putea reduce nivelul oxalaților în urină.
Aromaterapia: Uleiurile esențiale de lămâie sau mirt sunt utilizate pentru susținerea sănătății rinichilor, datorită proprietăților lor detoxifiante.
De asemenea, ca în toate problemele de sănătate, modificarea stilului de viață, reducerea stresului și activitatea fizică regulată moderată pot susține sănătatea generală a organismului și a rinichilor, ajutând la îmbunătățirea circulației și a funcției renale.
Prezența oxalaților de calciu în urină nu este întotdeauna un motiv de îngrijorare, dar poate fi un semn de alarmă pentru posibile probleme la rinichi, cum ar fi pietrele.
Prin adoptarea unei diete echilibrate, hidratare adecvată și evitarea alimentelor bogate în oxalați, putem reduce semnificativ riscul formării cristalelor de oxalat de calciu. De asemenea, tratamentele convenționale pot fi completate cu abordări alternative, cum ar fi fitoterapia sau suplimentele de magneziu, pentru a susține sănătatea renală pe termen lung.
Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu
Infertilitatea poate fi o experiență extrem de dificilă pentru un cuplu care își dorește un copil, mai ales atunci când toate testele medicale indică faptul că ambii parteneri sunt sănătoși din punct de vedere fizic. Cu toate acestea, multe cupluri se confruntă cu dificultăți în a concepe, chiar dacă nu există o cauză medicală evidentă.
Cercetările sugerează că infertilitatea nu este doar o problemă fizică, ci poate fi influențată și întreținută de factori psihologici precum stresul, blocajele emoționale sau depresia.
Blocajele emoționale – cauze ascunse ale infertilității
Blocajele emoționale sunt reacții psihologice care pot avea un impact profund asupra corpului și care apar în urma unor evenimente stresante, traume sau chiar a unor experiențe de viață neîncheiate. Acestea pot fi rezultatul unor emoții negative sau dificile pe care nu am reușit să le procesăm corespunzător sau pe care le-am reprimat, precum frica, vinovăția, anxietatea etc. În cazul fertilității, blocajele emoționale pot influența capacitatea de concepție în moduri subtile și ele pot fi legate de:
Frica de eșec – teama de a nu fi părinți buni sau de a nu reuși să facă față responsabilităților.
Dorința puternică de a deveni părinți poate fi însoțită de frica subconștientă de a nu reuși sau de a nu fi părinți „perfecți”. Această presiune poate duce la un auto-sabotaj inconștient, influențând corpul să „blocheze” procesul natural de concepție.
Presiunea socială – așteptările venite din partea familiei sau societății.
Așteptările venite din partea familiei, prietenilor sau societății, care fac din maternitate sau paternitate un „obiectiv obligatoriu”, pot adăuga stres suplimentar și pot genera sentimente de frustrare, insuficiență sau rușine. Întrebări de tipul „Când faci și tu un copil?“, ,,Voi când aveți de gând să faceți un copil?”, „Ce mai așteptați? Ar trebui să faceți un copil cât sunteți încă tineri”, „Cum de nu aveți încă un copil?” sau remarci precum ,,Alții la vârsta voastră au deja copii” nu fac decât să accentueze presiunea și stresul.
Traume trecute – experiențe traumatizante din copilărie sau adolescență pot genera stres inconștient în timpul încercărilor de a concepe.
Evenimente traumatizante din trecut, cum ar fi abuzul, pierderi importante sau evenimente stresante majore, pot crea un stres cronic care afectează organismul pe termen lung, putând afecta inclusiv fertilitatea.
Stresul cronic – un inamic ascuns al fertilității

Stresul este unul dintre factorii psihologici cel mai frecvent implicat în probleme de infertilitate. Răspunsul la stres afectează întregul organism și poate perturba funcțiile reproductive. Când suntem stresați pe termen lung, stresul devine cronic, organismul eliberează hormoni precum cortizolul și adrenalina, care afectează diferite funcții fiziologice și influențează în mod direct și sistemul reproducător.
Stresul poate afecta fertilitatea prin mai multe mecanisme:
Influența asupra hormonilor: stresul cronic poate perturba echilibrul hormonal necesar pentru ovulație la femei și producția de spermă la bărbați. Hormonii de stres, precum cortizolul, pot inhiba hormonii reproductivi, perturbând ovulația și ciclurile menstruale. Cortizolul inhibă producția de GnRH (hormonul de eliberare a gonadotropinelor), care este responsabil pentru declanșarea ovulației la femei și producerea spermei la bărbați. Acest dezechilibru poate afecta astfel ciclul menstrual, ovulația și calitatea spermatozoizilor.
Întârzierea ovulației și cicluri neregulate: în cazul femeilor, stresul poate provoca dereglări menstruale, asociate deseori cu dificultăți în a determina perioadele fertile, fapt care face mai dificilă concepția.
Impactul asupra libidoului: stresul poate reduce dorința sexuală, influențând negativ frecvența și calitatea actului sexual, ceea ce scade șansele de a concepe.
Tensiunea din cuplu: stresul legat de încercările nereușite de a concepe poate afecta dinamica relației de cuplu, creând un cerc vicios de tensiune emoțională care face concepția și mai dificilă.
Blocajele emoționale și impactul lor asupra fertilității

Pe lângă stresul direct, blocajele emoționale pot crea bariere psihologice care împiedică concepția. Deși aceste bariere nu sunt vizibile la nivel fizic, ele pot avea un impact profund asupra corpului.
Tensiunea psihologică se poate manifesta prin rigiditate fizică sau oboseală, perturbând echilibrul general al corpului.
Frustrarea și sentimentele de vinovăție pot duce la un autocontrol excesiv sau o „luptă” constantă pentru a face totul „perfect”, ceea ce poate amplifica stresul.
Depresia este o afecțiune psihică serioasă care afectează milioane de oameni și poate avea un impact semnificativ inclusiv asupra fertilității. Deși stresul și depresia sunt adesea interconectate, depresia aduce cu sine un set de provocări suplimentare, deoarece afectează profund starea generală de bine a persoanei, inclusiv capacitatea acesteia de a concepe.
Dezechilibre hormonale: Similar stresului, depresia afectează axa hipotalamo-hipofizo-adrenală, care joacă un rol important în reglarea hormonilor reproductivi. Persoanele cu depresie pot avea niveluri ridicate de cortizol și prolactină, care interferează cu ovulația și calitatea spermei.
Afectarea sistemului imunitar: Depresia cronică poate slăbi sistemul imunitar și poate crește nivelul inflamației în corp. Inflamația cronică poate afecta funcția reproductivă și calitatea celulelor reproductive.
Comportamente negative asociate cu depresia: Depresia aduce deseori obiceiuri care afectează sănătatea, cum ar fi alimentația nesănătoasă, lipsa exercițiilor fizice sau chiar evitarea actului sexual, toate acestea reducând șansele de a concepe.
Impactul psihologic al depresiei: Pe termen lung, persoanele care suferă de stări depresive pot pierde motivația de a încerca să conceapă și pot simți o neputință profundă, ceea ce contribuie la întârzierea concepției. De asemenea, depresia generează intrarea într-un cerc vicios, în care dificultatea de a concepe poate agrava simptomele depresiei, făcându-le mai greu de gestionat.
Alte aspecte importante demne de luat în considerare în problemele de infertilitate sunt: suprasolicitarea fizică sau un regim de viață dezechilibrat (alimente procesate, nerespectarea orelor de somn). Acestea pot afecta funcționarea normală a organismului și pot duce la perturbări ale ciclului menstrual, de exemplu.
Cum pot fi abordate blocajele emoționale, stresul și depresia pentru a sprijini fertilitatea?

Există mai multe modalități prin care cuplurile pot aborda stresul, blocajele emoționale sau stările depresive pentru a îmbunătăți șansele de a concepe:
Terapie psihologică și consiliere: discutarea problemelor emoționale cu un specialist poate ajuta cuplul să descopere și să proceseze blocajele ascunse. Terapia de cuplu sau consilierea individuală pot fi extrem de benefice pentru a rezolva conflictele interne și pentru a reduce tensiunea emoțională.
Tehnici de relaxare: respirația profundă, plimbările în natură și alte tehnici de relaxare pot reprezenta activități care contribuie la reducerea nivelului de cortizol.
Terapie prin artă sau exprimare creativă: arta poate oferi o modalitate de a elibera emoțiile reprimate și de a înțelege mai bine blocajele interioare.
Susținere socială: este important ca ambii parteneri să aibă un cerc de sprijin format din prieteni și familie.
Adoptarea unui stil de viață sănătos: Un stil de viață echilibrat, care include o alimentație sănătoasă, activitate fizică regulată și somn adecvat, poate susține sănătatea mintală și funcționarea optimă a organismului, inclusiv fertilitatea.
Schimbarea perspectivelor: uneori, presiunea de a concepe devine atât de mare încât afectează procesul în sine. Învățarea de a lăsa lucrurile să vină natural, fără a fi fixat pe rezultat, poate reduce semnificativ stresul.

Pe lângă terapiile convenționale și abordările psihologice, medicina alternativă poate oferi un sprijin valoros în echilibrarea emoțională și susținerea funcției reproductive.
Fitoterapia poate ajuta prin diverse combinații de plante medicinale la reglarea sistemului hormonal și la reducerea stresului. De exemplu, plante precum sunătoarea, passiflora, levănțica sau valeriana sunt cunoscute pentru proprietățile lor calmante și echilibrante. Vitex agnus-castus (mielărea), cunoscută și sub numele de fructul castității, contribuie la reglarea ciclului menstrual și stimulează producerea de progesteron, fiind utilă în cazurile în care există dezechilibru hormonal și sindrom premenstrual.
Gemoterapia, care folosește extracte din muguri și lăstari tineri, este utilă pentru detoxifierea organismului și stimularea regenerării celulare, fiind considerată un adjuvant în echilibrarea sistemului nervos. Gemoderivatele din mlădițe de zmeur și cele din muguri de măr pădureț reprezintă în acest sens două dintre cele mai valoroase preparate gemoterapice utilizate pentru susținerea aparatului reproducător feminin. Gemoderivatul din mlădițe de sequoia este recomandat pentru îmbunătățirea funcției sexuale și reproductive la bărbați.
Aromaterapia, prin utilizarea uleiurilor esențiale de trandafir, iasomie, mușețel, lavandă, bergamotă, portocală, geranium sau ylang-ylang, poate induce stări de relaxare profundă și reduce anxietatea, facilitând astfel un mediu psihologic mai propice concepției.
De asemenea, homeopatia poate aborda aspectele emoționale profunde care stau la baza infertilității, prin remedii specifice care susțin reechilibrarea întregului organism.
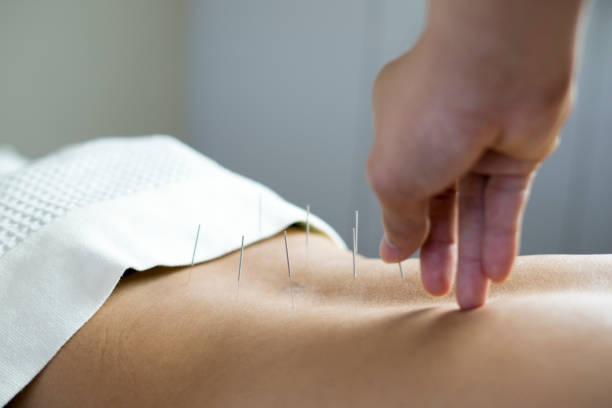
Acupunctura reprezintă și ea o terapie complementară cunoscută, care poate sprijini fertilitatea prin echilibrarea fluxului energetic în corp și reducerea stresului. Aplicarea acelor în puncte specifice stimulează circulația sângelui în zona pelvină, îmbunătățind funcția organelor reproducătoare și favorizând ovulația la femei sau spermatogeneza la bărbați. De asemenea, acupunctura poate contribui la reducerea anxietății și depresiei.
Integrarea acestor terapii complementare în rutina zilnică a cuplurilor care se confruntă cu infertilitate poate contribui la reducerea stresului, la crearea unui echilibru interior și la susținerea procesului natural de concepție.
Infertilitatea cauzată de factori emoționali, stres sau depresie nu este așadar o simplă problemă fizică, ci una mult mai complexă, în care mintea și corpul se influențează reciproc. Cuplurile care se confruntă cu această problemă, deși aparent sănătoase din punct de vedere fizic, ar putea beneficia enorm de pe urma abordării implicării aspectelor emoționale și a reducerii stresului. Înțelegerea și abordarea acestor factori psihologici poate face diferența în călătoria spre conceperea unui copil. Prin conștientizare, terapie adecvată, schimbarea stilului de viață și susținere reciprocă, cuplurile pot reduce impactul stresului și depresiei asupra fertilității, crescând astfel șansele pentru conceperea unui copil.
Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu

Epistaxisul, cum este numită în termeni medicali sângerarea nazală, reprezintă o situație neplăcută, dar care trebuie să fie tratată cu maximă seriozitate.
Este important să fim pregătiți și să știm exact ce măsuri să luăm pentru a opri rapid și eficient sângerarea, fie că ne confruntăm noi înșine cu această problemă, fie că ajutăm o altă persoană.
Epistaxisul poate fi clasificat în funcție de localizarea sa în: epistaxis anterior și epistaxis posterior.
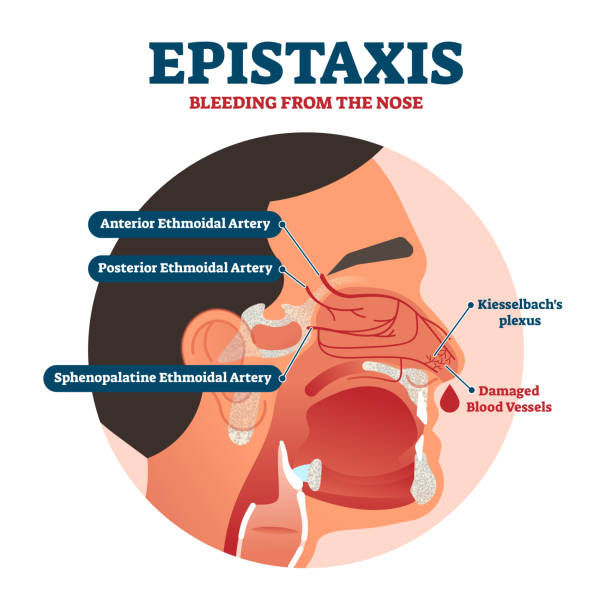
Epistaxisul anterior este cel mai frecvent întâlnit și se produce de obicei din zona numită pata vasculară Kisselbach, situată pe septul nazal (peretele ce desparte cele două nări) în porțiunea anterioară. Aceasta este o zonă extrem de bine vascularizată, ceea ce o face vulnerabilă la sângerări.
Epistaxisul posterior este mai rar și provine din partea din spate a cavității nazale, din arterele etmoidale cel mai adesea. Acest tip de sângerare poate fi mai greu de controlat și este adesea mai grav, necesitând uneori intervenție medicală de urgență.
Tehnici de oprire a sângerării
În majoritatea cazurilor, epistaxisul anterior poate fi gestionat acasă prin câteva măsuri simple, dacă sunt corect efectuate: poziționarea și presiunea.

Importanța poziționării corecte în gestionarea epistaxisului: pacientul trebuie să fie așezat cu corpul și capul ușor aplecate în față.
De ce această poziție ușor aplecat în față este importantă?
Cea mai importantă rațiune pentru aplecarea în față – și nu poziționarea pe spate – este prevenirea înghițirii, înecării sau aspirării sângelui în plămâni.
Dacă pacientul este poziționat pe spate, crește presiunea în vasele de sânge de la nivelul feței, fapt care va agrava sângerarea. Sângele care curge din cavitatea nazală se va prelinge la nivelul faringelui posterior și, ajungând în gură, cel mai probabil va fi înghițit. Ingerarea sângelui poate provoca iritația stomacului, ceea ce va duce la greață și vărsături. Efortul de vărsătură și vărsăturile în sine pot agrava sângerarea nazală. Din acest motiv, sângele care se acumulează la nivelul gurii este recomandat să fie scuipat, nu înghițit.

În anumite situații, mai ales la copiii mici sau la persoanele semiconștiente, există riscul ca sângele să fie aspirat în căile respiratorii, ceea ce poate duce la pneumonie sau chiar înecare.
În plus, aplecarea ușoară înainte permite un control mai bun al sângerării, deoarece sângele curge în afara nării, facilitând observarea cantității acestuia. Poziția întins pe spate, poate ascunde amploarea sângerării și poate complica evaluarea reală a situației.
Presiunea
Se recomandă să se aplice presiune pe aripa nazală (partea moale a nasului) timp de 5-10 minute, exercitarea acestei presiuni constant, continuu, fiind esențială pentru a opri sângerarea. Din acest motiv, nu vom întrerupe compresiunea după câteva secunde pentru a verifica dacă mai curge sânge. Se recomandă ca timpul de exercitare al presiunii să fie cronometrat, deoarece în astfel de situații se pierde noțiunea timpului.

Dacă sângerarea persistă după 20 de minute sau dacă epistaxisul este posterior, este necesară evaluarea medicală de urgență. O modalitate de a ne da seama că epistaxisul este posterior este și constatarea faptului că, deși exercităm compresiunea corect pe aripile nazale și persoana este poziționată cu corpul și cu capul ușor aplecate în față, sângele continuă să se acumuleze în cavitatea bucală.
O recomandare frecventă este aplicarea compreselor reci pe față pentru a induce vasoconstricție și a reduce astfel sângerarea și prin acest mecanism. Totuși, nu întotdeauna avem la dispoziție comprese reci sau riscăm să pierdem timp prețios, în loc să efectuăm imediat compresiunea corectă, care este esențială pentru a controla sângerarea.
O situație frecvent întâlnită este aceea de a încerca oprirea sângerării nazale prin introducerea în nară a unui șervețel de hârtie sau a unui tampon de vată. Aceste măsuri nu sunt recomandate, deoarece nu pot produce presiune pe locul de sângerare. Aceste materiale doar absorb din sângele care curge, dar nu rezolvă problema: sângele continuă să curgă și se va acumula în nară, începând să se coaguleze; persoana căreia îi curge sânge din nas va simți la un moment dat nevoia să sufle nasul și va elimina acel cheag, vederea acestuia generând de cele mai multe ori panică. Mai mult, resturi de fibre pot rămâne în interiorul nasului și irita mucoasa nazală. Dacă există la îndemână, se pot folosi însă bureți hemostatici, care au o capacitate mare de absorbție și aderă la locul sângerării, activând trombocitele și inițiind astfel procesul de oprire a sângerării.
Așadar, poziția aplecat în față în timpul unui episod de epistaxis nu doar că ajută la gestionarea eficientă a sângerării, dar previne și complicațiile potențial grave, cum ar fi ingerarea sau aspirația sângelui. Această poziționare corectă, combinată cu presiunea constantă aplicată pe aripa nazală, constituie primele măsuri de tratament care trebuie urmate în caz de sângerare nazală.
Cauzele frecvente ale epistaxisului
Majoritatea episoadelor de epistaxis sunt localizate anterior, la nivelul plexului vascular Kisselbach, fiind cauzate de iritația sau lezarea mucoasei nazale.
Printre cauzele cele mai comune se numără:
– infecții virale: majoritatea virusurilor au ca poartă de intrare în corpul uman căile nazale și, odată pătrunse în organism, ele încep rapid multiplicarea la acest nivel, fapt care determină inflamarea mucoasei nazale

– picături de nas: utilizarea excesivă a picăturilor și spray-urilor nazale poate irita mucoasa nazală
– lezarea mucoasei: introducerea degetului sau a altor corpuri străine în nas poate provoca leziuni care duc la sângerare
– afecțiuni de tipul rinitelor (alergice și non-alergice), deviației de sept
– aer uscat: umiditatea redusă din încăperi usucă mucoasa nazală și poate contribui la apariția de fisuri și cruste la acest nivel
– administrare de medicamente antiinflamatoare sau anticoagulante
– carențe vitaminice: de exemplu, lipsa vitaminei C sau K
Alte cauze care pot determina sângerări nazale sunt:
Tensiunea arterială: creșterea tensiunii arteriale poate determina apariția epistaxisului și, în această situație, sângerarea nazală apare frecvent după efort fizic sau este asociată cu dureri de cap severe.
Probleme hematologice:
Anumite afecțiuni hematologice predispun la epistaxis:
– trombocitopenie: un număr scăzut de trombocite poate afecta coagularea sângelui și duce la sângerări
– hemofilie
– boala von Willebrand
Atunci când vorbim de existența unor probleme hematologice, în marea lor majoritate afecțiuni ereditare ce afectează coagularea sângelui, aceste persoane prezintă sângerări nazale frecvente, asociate cu sângerări gingivale sau cu apariția de vânătăi spontane – situații care necesită consult medical de specialitate.
Afecțiuni ale ficatului: acestea pot afecta producția de factori de coagulare, care sunt esențiali pentru controlul sângerării. Când funcția ficatului este compromisă (în boli hepatice precum ciroza sau hepatita cronică), scade și producția acestor factori, ceea ce determină o tendință crescută de sângerare.
Mai rar, putem vorbi și de traumatisme, tumori sau intervenții chirurgicale la nivelul nasului sau feței.
Ce facem după oprirea sângerării?
După oprirea unei sângerări nazale este important să luăm măsuri adecvate pentru a preveni resângerarea. Mucoasa nazală rămâne vulnerabilă și fragilă după un episod de epistaxis, iar anumite activități sau comportamente pot declanșa o nouă sângerare. De aceea, este important să știm ce trebuie evitat pentru a facilita vindecarea completă a mucoasei nazale și a reduce riscul apariției altor episoade de epistaxis.
Iată câteva măsuri esențiale pentru a reduce riscul de resângerare:
– evitarea efortului fizic intens
– evitarea suflării nasului: suflarea nasului poate crea o presiune internă ridicată asupra vaselor de sânge din nas. Aceasta poate afecta crusta formată pentru a opri sângerarea, determinând desprinderea ei și, implicit, resângerarea. Dacă este absolut necesar să se îndepărteze secrețiile nazale, este recomandat să se procedeze într-un mod delicat, preferabil folosind un spray salin sau ser fiziologic pentru a umezi interiorul nasului și a înmuia crustele, facilitând astfel eliminarea lor fără a aplica presiune.
– strănutul puternic poate declanșa o nouă sângerare: dacă se întâmplă să strănutați, este recomandat să nu vă abțineți și să strănutați cu gura deschisă
– evitarea expunerii la medii uscate: puteți încerca utilizarea unui umidificator în camera în care petreceți cel mai mult timp
– hidratare corespunzătoare: consumul adecvat de lichide poate contribui la menținerea hidratării mucoasei nazale
– evitarea mâncărurilor și băuturilor fierbinți: acestea pot provoca vasodilatație (dilatarea vaselor de sânge), inclusiv la nivelul nasului, ceea ce poate crește riscul de resângerare
– evitarea băilor cu apă fierbinte, inhalațiilor cu abur cald sau a saunei: provoacă vasodilatație
– poziționarea capului mai sus în timpul somnului: dormitul cu capul ușor mai ridicat poate contribui la reducerea presiunii asupra vaselor de sânge din nas, diminuând riscul de resângerare pe timpul nopții

– lubrifierea mucoasei nazale: aplicarea unui unguent nazal pe bază de vaselină poate contribui la protejarea mucoasei (sau a unor unguente special concepute pentru aceste situații). Se mai pot folosi spray-uri nazale cu acid hialuronic sau panthenol. Foarte eficient este în aceste situații și uleiul de cătină, care lubrifiază mucoasa nazală, dar (prin conținutul în vitamine A, C, K și E) contribuie și la refacerea mucoasei nazale și la reducerea fragilității vaselor de sânge.
– evitarea expunerii la fum de țigară sau alte substanțe iritante (parfumuri, praf, ciment etc.)
– monitorizarea tensiunii arteriale (în cazul persoanelor hipertensive)
– reducerea pe cât posibil a utilizării medicamentelor care pot favoriza sângerarea, cum ar fi aspirina și ibuprofenul. De asemenea, este important să evaluați dacă ați introdus recent un medicament nou, chiar și un supliment din plante, înainte de apariția sângerării.
În concluzie, gestionarea corectă a epistaxisului și adoptarea măsurilor de prevenție sunt esențiale pentru a reduce riscul reapariției sângerărilor nazale. Prin aplicarea rapidă poziționării corecte și a tehnicilor adecvate de compresiune, prin evitarea factorilor declanșatori și protejarea mucoasei nazale în perioada de vindecare, putem asigura un proces de recuperare eficient și preveni astfel recidivele.
Epistaxisul este un simptom relativ comun, dar el nu trebuie ignorat, mai ales dacă apare frecvent sau este însoțit de alte simptome. În astfel de cazuri, este esențială evaluarea medicală pentru a identifica și trata cauzele subiacente.
Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu

Soluții alternative sau complementare există pentru orice problemă de sănătate, dar atunci când vine vorba despre patologiile oncologice lucrurile sunt puțin diferite. În contextul oncologiei, discuția despre soluțiile alternative și complementare devine mult mai complexă și delicată comparativ cu alte patologii. Acest lucru se datorează naturii grave a cancerului și fragilității pacienților care, în majoritatea cazurilor, se confruntă nu doar cu boala în sine, ci și cu efectele adverse semnificative ale tratamentelor convenționale (chimioterapia, radioterapia, intervențiile chirurgicale) necesare pentru a încetini sau opri progresia bolii.
Obiecția principală adusă terapiilor și soluțiilor alternative este aceea că nu se regăsesc pe același nivel de susținere științifică precum tratamentele convenționale, care au trecut prin procese riguroase de cercetare și validare științifică.
Medicina integrativă încearcă să construiască o punte între medicina convențională și soluțiile alternative, oferind o abordare holistică și personalizată. În cadrul medicinei integrative, soluțiile complementare precum fitoterapia, gemoterapia, micoterapia, homeopatia, aromoterapia, meloterapia, nutriția ortomoleculară, acupunctura, tehnicile de relaxare și masaj sunt integrate în planul de tratament sub strictă supraveghere medicală. Scopul acestei integrări este de a ameliora efectele secundare, de a reduce stresul și de a îmbunătăți calitatea vieții pacientului, fără a compromite eficacitatea tratamentelor oncologice principale.
În acest sens, este esențială o comunicare deschisă între pacient și medicul oncolog, pentru a înțelege preocupările și preferințele pacientului, dar și pentru a preveni eventuale decizii care ar putea afecta negativ prognosticul bolii.
Importanța plantelor medicinale în oncologie
În medicina alternativă și complementară, fitoterapia (terapia cu plante) ocupă un loc central. Aceasta include utilizarea extractelor din plante și a suplimentelor pe bază de plante sub orice formă poate fi administrată mai eficient pacientului: infuzie, tinctură, extract, sirop, comprimate, capsule, uleiuri volatile etc.
Plantele medicinale au fost folosite de mii de ani pentru a susține sănătatea generală și pentru tratarea diverselor afecțiuni, inclusiv a cancerului. Nu trebuie să uităm că primele medicamente au fost la origine extracte din plante. Iar plantele reprezintă în continuare o resursă importantă în curs de explorare în cercetările științifice ce urmăresc descoperirea și dezvoltarea a noi preparate anticancerigene eficiente. Astfel, se discută tot mai mult de fitoterapia științifică, ce poate fi inclusă în medicina integrativă alături de preparatele convenționale utilizate în oncologie.
Alcaloizii de vinca – Catharanthus roseus

În prezent, medicina modernă recunoaște valoarea unor compuși naturali derivați din plante, iar acest lucru este evident prin utilizarea în oncologie a unor medicamente precum alcaloizii de vinca – vincristina și vinblastina. Aceștia sunt obținuți din planta numită Catharanthus roseus cunoscută și sub denumirea populară de brebenoc trandafiriu sau brebenoc de Madagascar. Alcaloizii de vinca sunt utilizați în chimioterapie pentru tratarea unor tipuri de cancer precum leucemia și limfoamele, datorită capacității lor de a împiedica diviziunea celulară.
Taxanii – Taxus brevifolia

Alcaloizii de vinca nu sunt însă singurul exemplu în acest sens. Astfel, taxanii sunt substanțe extrase din Taxus brevifolia, copac cunoscut sub denumirea de tisa. Din categoria taxanilor fac parte paclitaxelul și docetaxelul, primul utilizat îndeosebi în tratamentul cancerului de sân, ovarian și pulmonar.
Camptotecinele – Camptotheca acuminata
Camptotheca acuminata, cunoscută sub denumirea de arborele de fericire chinezesc, este sursa substanței active numită camptotecină, un alcaloid utilizat pentru a produce medicamente precum irinotecanul și topotecanul, folosite în principal în tratamentul cancerului colorectal, pulmonar și ovarian.
Etopozidul – Podophyllum peltatum

Podophyllum peltatum, este o plantă ce conține substanța activă numită podofilină (din care se extrage podofilotoxina). Etopozidul este un derivat semisintetic al podofilinei, fiind utilizat în tratamentul cancerului testicular, leucemiei mieloide acute și al limfoamelor. Etopozidul funcționează prin interferarea cu ADN-ul celulelor canceroase, împiedicându-le să se dividă și să se multiplice.
Alte preparate din plante cu rol anticancerigen
Iscadorul – Viscum album
Pe lângă acești derivați din plante utilizați în chimioterapie în mod curent, există și preparate care se produc și comercializează în scopul susținerii organismului pacienților cu patologii oncologice, dar care nu sunt unanim acceptate de lumea medicală. Unul dintre aceste preparate este Iscadorul, provenit din vâsc, utilizat de mulți ani în medicina alternativă europeană sub formă de preparate injectabile.
Curcumina – Curcuma longa
Turmericul este o plantă cunoscută pentru proprietățile sale antiinflamatorii și antioxidante. Curcumina, principala sa componentă activă, a fost studiată pentru potențialul său în prevenirea și tratarea diferitelor tipuri de cancer. Deși cercetările sunt în curs, curcumina este apreciată pentru capacitatea sa de a inhiba proliferarea celulelor canceroase și de a induce apoptoza acestora.
Uleiul CBD

Uleiul CBD, extras din planta de cannabis (Cannabis sativa), a câștigat popularitate în ultimii ani datorită proprietăților sale terapeutice, explorate inclusiv în contextul tratamentului cancerului. CBD, sau canabidiolul, substanța activă din acest ulei este diferită de componenta numită tetrahidrocanabinol (THC), compusul responsabil pentru efectele psihoactive ale canabisului. CBD este apreciat pentru efectele sale antiinflamatoare, analgezice și anxiolitice, fiind utilizat pentru a ameliora o serie de simptome asociate cu cancerul și tratamentele oncologice.
Există cercetări în curs care explorează potențialul CBD de a inhiba multiplicarea celulelor canceroase. Studiile preclinice au arătat că CBD poate induce apoptoza și poate încetini proliferarea celulelor canceroase în anumite tipuri de cancer, cum ar fi cancerul de sân, cancerul de colon și glioblastomul. De asemenea, se sugerează că CBD ar putea interfera cu angiogeneza, procesul prin care tumorile își dezvoltă o rețea de vase de sânge pentru a se alimenta, limitând astfel capacitatea tumorii de a crește.
Totuși, este important de menționat că aceste rezultate sunt în mare parte obținute din studii de laborator în vitro și studii pe animale. În prezent, nu există suficiente dovezi clinice pentru a recomanda CBD ca tratament unic pentru cancer, însă acesta poate fi folosit complementar altor terapii oncologice.
Uleiul de copaiba
Ulei esențial de copaiba este extras din rășina copacilor din genul Copaifera, care cresc în America de Sud. Acest ulei este cunoscut pentru conținutul său bogat în sesquiterpene, în special beta-cariofilen și diterpene, precum acidul copalic. Sesquiterpenele și, în special, beta-cariofilenul au efecte antiinflamatoare puternice prin modularea receptorilor canabinoizi de tip 2 (CB2), ceea ce ajută la reducerea inflamației cronice asociate cu progresia cancerului. În plus, uleiul de copaiba prezintă activitate citotoxică împotriva anumitor linii celulare canceroase. Studiile in vitro și in vivo sugerează că uleiul de copaiba poate induce apoptoza și poate inhiba proliferarea celulelor tumorale prin perturbarea ciclului celular și inhibarea semnalizării inflamatorii, putând reduce metastazele în anumite tipuri de cancer, cum ar fi cancerul de colon și cancerul de piele (melanom).
Substanțele active explorate până acum pentru efectul lor anticancerigen sunt mult mai numeroase și nu le putem prezenta în acest material pe toate, însă nu putem să nu menționăm măcar în treacăt câteva dintre ele: quercetina, sulforafanul, resveratrolul, licopenul, berberina, apigenina, epigalocatechin-3-galat (EGCG) ș.a.
Ciupercile medicinale

Ciupercile medicinale au fost utilizate de mii de ani în diverse sisteme tradiționale de medicină pentru proprietățile lor benefice asupra sănătății. În ultimele decenii, atenția cercetătorilor s-a concentrat pe potențialul anticancerigen al unor ciuperci specifice, care ar putea juca un rol important atât în prevenirea cancerului, cât și în sprijinirea tratamentului pacienților oncologici. Aceste ciuperci conțin o gamă variată de compuși bioactivi care pot contribui la inhibarea creșterii tumorale, stimularea sistemului imunitar și ameliorarea efectelor secundare ale terapiilor convenționale. Dintre principalele ciuperci cu potențial anticancerigen menționăm: reishi, shiitake, maitake, cordyceps, agaricus sau chaga.
Reishi (Ganoderma lucidum)
Reishi este una dintre cele mai cunoscute ciuperci medicinale, apreciată pentru proprietățile sale imunomodulatoare și anticancerigene. Studiile au arătat că extractele de reishi pot inhiba proliferarea celulelor canceroase, pot induce apoptoza și pot reduce metastazele. De asemenea, ciuperca reishi este cunoscută pentru capacitatea sa de a îmbunătăți funcția imunitară, ceea ce este important pentru pacienții care urmează tratamente oncologice.
Shiitake (Lentinula edodes)
Shiitake este o altă ciupercă cu proprietăți terapeutice recunoscute. Aceasta conține lentinan, un compus care s-a dovedit eficient în stimularea sistemului imunitar și în susținerea organismului în lupta împotriva cancerului. Lentinanul este utilizat în unele țări ca adjuvant în terapia cancerului, în special pentru a crește eficiența chimioterapiei și a îmbunătăți calitatea vieții pacienților.
Maitake (Grifola frondosa)
Maitake, cunoscută și sub numele de ,,ciuperca dansatoare”, este bogată în beta-glucani, substanțe active cunoscute pentru capacitatea lor de a stimula sistemul imunitar. Studiile preclinice sugerează că maitake poate încetini creșterea tumorilor și poate crește eficacitatea tratamentelor oncologice prin activarea celulelor imunitare, cum ar fi celulele NK (natural killer) și macrofagele, care joacă un rol esențial în distrugerea celulelor canceroase.
Cordyceps (Cordyceps sinensis)
Cordyceps este utilizată tradițional în medicina chineză pentru proprietățile sale de întărire a sistemului imunitar și de creștere a vitalității. Cercetările sugerează că cordyceps poate inhiba proliferarea celulelor canceroase și poate induce apoptoza în anumite tipuri de cancer. În plus, cordyceps poate contribui la reducerea efectelor secundare ale chimioterapiei și radioterapiei, cum ar fi oboseala și scăderea numărului de celule albe din sânge.
Agaricus blazei
Agaricus blazei Murill, cunoscută și sub numele de ,,ciuperca lui Dumnezeu”, este o ciupercă comestibilă originară din Brazilia, dar care este cultivată și în alte țări, inclusiv în Japonia și China. De-a lungul anilor, această ciupercă a atras atenția cercetătorilor datorită proprietăților sale terapeutice, în special în ceea ce privește potențialul său anticancerigen. Ea conține o gamă largă de compuși bioactivi, printre care polizaharide, proteine, lipide și steroli. Numeroase studii preclinice au demonstrat faptul că extractele de agaricus au capacitatea de a inhiba creșterea tumorilor, atât in vitro cât și in vivo. În modelele de animale, s-a observat că tratamentul cu această ciupercă a dus la o reducere semnificativă a dimensiunii tumorilor și la o rată mai mare de supraviețuire. Studiile clinice pe pacienți umani sunt mai puține, dar rezultatele preliminare sunt promițătoare. De exemplu, un studiu efectuat pe paciente cu cancer ginecologic a arătat că administrarea sa a îmbunătățit calitatea vieții și a redus efectele secundare ale chimioterapiei. Agaricus poate avea un efect sinergic atunci când este utilizat în combinație cu terapiile convenționale, chimio și radioterapia, putând ajuta la diminuarea efectelor secundare asociate cu aceste tratamente și poate îmbunătăți răspunsul general al pacientului la tratament.
Ciuperca de mesteacăn (Chaga – Inonotus obliquus)
Chaga este o ciupercă bogată în antioxidanți, care crește în principal pe mesteacăn și este cunoscută pentru efectele sale antiinflamatorii și anticancerigene. Studiile indică faptul că extractele de chaga pot inhiba creșterea tumorilor și pot reduce stresul oxidativ, un factor cunoscut pentru contribuția sa la dezvoltarea cancerului.
Includerea ciupercilor medicinale în regimul de tratament al pacienților cu cancer poate oferi astfel beneficii semnificative, atât în prevenirea bolii, cât și în îmbunătățirea rezultatelor tratamentului și a calității vieții. Cu toate acestea, este esențial ca utilizarea lor să fie discutată cu medicul oncolog și cu un medic fitoterapeut, pentru a evita posibilele interacțiuni cu alte tratamente și pentru a stabili dozele adecvate.
Suport în gestionarea efectelor adverse ale chimio și radioterapiei
Pe lângă explorarea efectului direct antitumoral, medicina alternativă și complementară poate oferi un real suport în gestionarea efectelor adverse ale chimio și radioterapiei: grețuri, vărsături, tulburări digestive, anemie, trombocitopenie sau leucopenie.
Pacienții cu cancer se confruntă adesea cu un sistem imunitar deficitar, probleme de nutriție și alte complicații, realități care necesită o gestionare foarte atentă a patologiei lor.
Gimbirul (Zingiber officinale) este bine cunoscut pentru capacitatea sa de a ameliora grețurile și vărsăturile induse de chimioterapie. Gingerolii și shogaolii, principalele substanțe active din ghimbir, acționează prin blocarea receptorilor serotoninei (5-HT3) din tractul gastrointestinal și din sistemul nervos central, reducând astfel senzația de greață și reflexul de vomă. Această acțiune este deosebit de importantă în gestionarea grețurilor și vărsăturilor induse de chimioterapie, unde ghimbirul poate fi utilizat ca un tratament complementar. Se poate folosi ca atare, sub formă de infuzie sau ulei volatil.
Ceaiul verde (Camellia sinensis) conține antioxidanți puternici care pot ajuta la protejarea celulelor sănătoase de daunele cauzate de radioterapie. Astfel, ceaiul verde este bogat în polifenoli, în special catechine, dintre care epigalocatechina galat (EGCG) este cea mai studiată pentru efectele sale benefice. Alte catechine importante sunt epicatechina (EC), epicatechina galat (ECG) și epigalocatechina (EGC). Acești compuși au puternice proprietăți antioxidante, antiinflamatoare și anticarcinogene. Catechinele din ceaiul verde neutralizează radicalii liberi, molecule reactive care pot provoca stres oxidativ și daune la nivelul ADN-ului celulelor. Prin reducerea stresului oxidativ, antioxidanții din ceaiul verde pot ajuta la protejarea celulelor sănătoase de deteriorările cauzate de radiațiile utilizate în tratamentul cancerului. Catechinele din ceaiul verde inhibă totodată producția de citokine proinflamatorii, reducând inflamația indusă de radiații.

Tot în ceea ce privește suplimentele naturale cu proprietăți protectoare față de efectele adverse ale radiațiilor, merită să amintim și: turmericul, ginsengul, ginkgo biloba, spirulina, chlorella, astragalus, rhodiola ș.a.
Echinaceea (Echinacea spp.) și astragalus (Astragalus membranaceus) sunt plante folosite frecvent în gestionarea efectelor secundare ale tratamentelor anticancerigene. Chimioterapia și radioterapia, pot avea efecte adverse semnificative asupra sistemului imunitar. Unul dintre efectele secundare critice este leucopenia, o scădere semnificativă a numărului de leucocite (globule albe), care lasă pacienții vulnerabili la infecții. Astfel, echinaceea este cunoscută pentru compușii săi activi, precum alchilamidele, acidul chicoric și polizaharidele, care au efecte imunostimulatoare și antiinflamatoare. Echinaceea stimulează activitatea fagocitară a macrofagelor și crește producția de citokine, care joacă un rol esențial în răspunsul imunitar și poate spori activitatea celulelor natural killer (NK), care sunt cruciale în distrugerea celulelor infectate sau maligne. Prin îmbunătățirea funcției imunitare, echinaceea poate ajuta, așadar, la prevenirea și combaterea infecțiilor oportuniste care apar frecvent la pacienții cu leucopenie indusă de chimioterapie. De asemenea, ea poate reduce severitatea și durata infecțiilor respiratorii și alte infecții comune în rândul pacienților cu sistem imunitar slăbit.
Cealaltă plantă menționată, astragalus, conține compuși activi precum polizaharide, saponine și flavonoide, care sunt cunoscuți pentru proprietățile lor imunostimulatoare și antioxidante. Datorită acestora, astragalus poate stimula producția de celule imune, inclusiv limfocite și macrofage, și poate îmbunătăți activitatea celulelor natural killer (NK). Studiile arată că astragalus poate reduce toxicitatea chimioterapiei și poate îmbunătăți calitatea vieții pacienților, ajutând la menținerea funcțiilor imunitare și la combaterea infecțiilor.
Cătina roșie (Tamarix gallica) reprezintă o resursă importantă pentru pacienții care se confruntă cu anemie, trombocitopenie și leucopenie post chimioterapie. Cătina roșie conține o gamă variată de compuși bioactivi, inclusiv flavonoide, taninuri și acizi organici, care contribuie la regenerarea celulară și la îmbunătățirea profilului hematologic. Flavonoidele, în special, sunt cunoscute pentru efectele lor antioxidante și antiinflamatorii, care pot ajuta la protejarea celulelor sanguine de stresul oxidativ indus de chimioterapie.

În cazul anemiei, care este o scădere a numărului de globule roșii sau a hemoglobinei, cătina roșie poate contribui la stimularea producției de celule roșii și la îmbunătățirea transportului de oxigen în organism.
Trombocitopenia, caracterizată printr-un număr redus de trombocite, este o altă complicație comună post-chimioterapie. Trombocitele joacă un rol esențial în coagularea sângelui, iar un nivel scăzut al acestora poate duce la risc crescut de sângerare. Consumul de cătină roșie poate ajuta la stimularea megacariocitelor din măduva osoasă, ceea ce duce la creșterea producției de trombocite și la îmbunătățirea capacității de coagulare a sângelui.
Leucopenia, o reducere a numărului de leucocite (globule albe), afectează capacitatea sistemului imunitar de a combate infecțiile. În acest sens, cătina roșie poate ajuta la regenerarea celulelor albe și la consolidarea imunității pacienților, ceea ce este crucial pentru a reduce riscul de infecții post-chimioterapie.
Uleiul CBD s-a dovedit a fi eficient pentru pacienții care urmează tratamente în urma cărora pot experimenta stări de greață, vărsături, dureri cronice, anxietate și insomnie. Prin interacțiunea cu receptorii din sistemul endocanabinoid al corpului, CBD poate reduce inflamația și poate diminua percepția durerii, oferind o alternativă sau un adjuvant la analgezicele tradiționale. Uleiul CBD este cunoscut pentru efectele sale anxiolitice și sedative ușoare, ajutând la îmbunătățirea stării generale și la reducerea stresului emoțional.
Pacienții oncologici se confruntă adesea cu un stres psihologic intens, anxietate și tulburări de somn, cauzate de diagnostic, tratamente și incertitudinea legată de prognostic. Aromoterapia, utilizând uleiuri esențiale, este o metodă complementară din ce în ce mai folosită pentru a ameliora aceste simptome și a promova relaxarea. Lavanda (Lavandula angustifolia) și valeriana (Valeriana officinalis) sunt astfel două dintre cele mai utilizate plante în acest context, cunoscute pentru proprietățile lor anxiolitice și sedative.
Meloterapia, sau terapia prin muzică, combinată cu utilizarea suplimentelor pe bază de plante cu proprietăți calmante, poate juca un rol esențial în crearea unei stări de bine și în reducerea simptomelor de depresie și anxietate. Aceste intervenții nu doar că promovează relaxarea, dar pot și ameliora tensiunea emoțională, oferind pacienților un sprijin semnificativ în gestionarea stresului.
De asemenea, tehnicile de relaxare, rugăciunea și meditația aduc beneficii importante prin îmbunătățirea echilibrului psiho-emoțional, contribuind la o mai bună gestionare a emoțiilor și la creșterea rezilienței în fața provocărilor. În acest context, psiho-oncologia, o ramură a psihologiei care s-a dezvoltat considerabil în ultimii ani, se dedică în mod special sprijinirii pacienților oncologici.
Homeopatia reprezintă și ea o resursă valoroasă în tratamentul complementar al afecțiunilor oncologice și în susținerea organismului pentru a face față efectelor adverse ale tratamentelor convenționale. În combaterea stărilor de disconfort digestiv din timpul chimioterapiei sunt recomandate de exemplu remedii precum Nux vomica sau Ipeca. Tratamentul homeopat este unul individualizat, în care remediul este ales pe baza totalității simptomelor fizice, emoționale și mentale ale pacientului, nu doar pe baza diagnosticului specific de cancer. Fiecare persoană este tratată în mod unic, chiar dacă mai mulți pacienți au aceeași boală. De exemplu, două paciente cu cancer de sân ar putea primi remedii homeopate diferite în funcție de simptomele lor individuale (tipul durerii, starea emoțională și alte trăsături distincte).
Medicina integrativă nu urmărește astfel să înlocuiască tratamentele convenționale, ci să le completeze printr-o abordare holistică care ia în considerare toate aspectele vieții pacientului. Prin integrarea terapiilor complementare și a plantelor medicinale în planul de tratament, se urmărește ameliorarea simptomelor, îmbunătățirea calității vieții și oferirea unui suport fizic și emoțional pacienților. Pentru ca aceste terapii să fie sigure și eficiente, este esențială o comunicare deschisă între pacient și medicul oncolog. Medicul poate ajuta la identificarea terapiilor complementare care sunt sigure și compatibile cu tratamentele convenționale și poate ghida pacientul către cele mai potrivite soluții pentru nevoile sale.

Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu
Bibliografie selectivă
1. Gariboldi MB, Marras E, Ferrario N, Vivona V, Prini P, Vignati F, Perletti G. Anti-Cancer Potential of Edible/Medicinal Mushrooms in Breast Cancer. International Journal of Molecular Sciences. 2023; 24(12):10120. https://doi.org/10.3390/ijms241210120
2. Lal S, Shekher A, Puneet, Narula AS, Abrahamse H, Gupta SC. Cannabis and its constituents for cancer: History, biogenesis, chemistry and pharmacological activities. Pharmacol Res. 2021 Jan;163:105302. doi: 10.1016/j.phrs.2020.105302. Epub 2020 Nov 24. PMID: 33246167.
3. Marineci CD, Cornel Chiriţă C. Vechi şi nou în terapia antineoplazică. https://medichub.ro/reviste-de-specialitate/farmacist-ro/vechi-si-nou-in-terapia-antineoplazica-id-1680-cmsid-62
4. Narayanan S, de Mores AR, Cohen L, Anwar MM, Lazar F, Hicklen R, Lopez G, Yang P, Bruera E. Medicinal Mushroom Supplements in Cancer: A Systematic Review of Clinical Studies. Curr Oncol Rep. 2023 Jun;25(6):569-587. doi: 10.1007/s11912-023-01408-2. Epub 2023 Mar 30. PMID: 36995535.
5. Shah Z, Gohar UF, Jamshed I, Mushtaq A, Mukhtar H, Zia-Ui-Haq M, Toma SI, Manea R, Moga M, Popovici B. Podophyllotoxin: History, Recent Advances and Future Prospects. Biomolecules. 2021 Apr 19;11(4):603. doi: 10.3390/biom11040603. PMID: 33921719; PMCID: PMC8073934.
6. Shimizu T, Kawai J, Ouchi K, Kikuchi H, Osima Y, Hidemi R. Agarol, an ergosterol derivative from Agaricus blazei, induces caspase-independent apoptosis in human cancer cells. Int J Oncol. 2016 Apr;48(4):1670-8. doi: 10.3892/ijo.2016.3391. Epub 2016 Feb 15. PMID: 26893131.
7. Wong JH, Ng TB, Chan HHL, Liu Q, Man GCW, Zhang CZ, Guan S, Ng CCW, Fang EF, Wang H, Liu F, Ye X, Rolka K, Naude R, Zhao S, Sha O, Li C, Xia L. Mushroom extracts and compounds with suppressive action on breast cancer: evidence from studies using cultured cancer cells, tumor-bearing animals, and clinical trials. Appl Microbiol Biotechnol. 2020 Jun;104(11):4675-4703. doi: 10.1007/s00253-020-10476-4. Epub 2020 Apr 9. PMID: 32274562.
8. Yu CH, Kan SF, Shu CH, Lu TJ, Sun-Hwang L, Wang PS. Inhibitory mechanisms of Agaricus blazei Murill on the growth of prostate cancer in vitro and in vivo. J Nutr Biochem. 2009 Oct;20(10):753-64. doi: 10.1016/j.jnutbio.2008.07.004. Epub 2008 Oct 16. PMID: 18926679.
9. Zhang Y, Zhang M, Jiang Y, Li X, He Y, Zeng P, Guo Z, Chang Y, Luo H, Liu Y, Hao C, Wang H, Zhang G, Zhang L. Lentinan as an immunotherapeutic for treating lung cancer: a review of 12 years clinical studies in China. J Cancer Res Clin Oncol. 2018 Nov;144(11):2177-2186. doi: 10.1007/s00432-018-2718-1. Epub 2018 Jul 24. PMID: 30043277.

Ce sunt migrenele și durerile de cap?
Migrenele și durerile de cap sunt afecțiuni destul de comune care afectează calitatea vieții a numeroase persoane. Potrivit statisticilor, aceste probleme sunt întâlnite mai frecvent în rândul femeilor decât al bărbaților. Deși pot părea similare, ele au totuși caracteristici și cauze diferite.
Durerea de tip migrenă este o durere de cap intensă, care afectează adesea doar o jumătate a capului, dar nu este obligatoriu. Poate fi însoțită de simptome precum greață, vărsături, sensibilitate la mirosuri, lumină și sunete și poate dura de la câteva ore până la câteva zile. Uneori, la debutul sau în timpul atacurilor migrenoase pacientul poate vedea anumite spoturi luminoase (migrena cu aură) sau poate avea senzația de amorțire a unor zone ale corpului.
Mecanismul de producere a migrenelor nu este complet elucidat, fiind unul plurifactorial, care ține de factori genetici, de mediu sau locali. Astfel, anumite dezechilibre ale neurotransmițătorilor pot avea efect proinflamator și vasodilatator, crescând sensibilitatea la durere. Un nivel scăzut de serotonină, de exemplu, poate determina vasodilatație la nivelul vaselor de sânge cerebrale și duce la o modificare a percepției durerii. Anumiți hormoni, precum estrogenul, afectează nivelul de serotonină și al altor neurotransmițători, astfel încât fluctuațiile hormonale pot contribui la apariția migrenelor.
Componenta genetică poate fi obiectivată prin existența mai multor membri în aceeași familie cu episoade migrenoase.
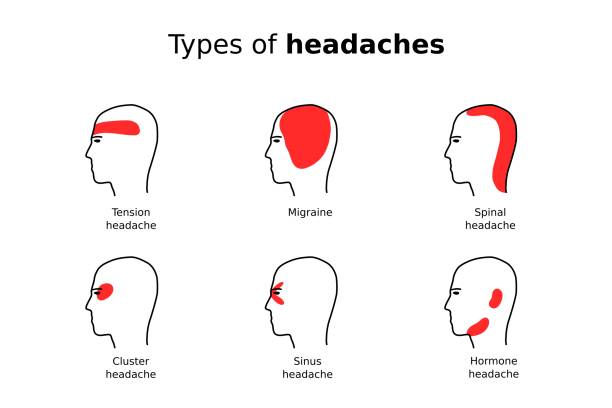
Durerea simplă de cap are ca și cauză frecventă ascensiunea tensiunii arteriale, dar poate fi dată și de hipotensiune, sinuzite ori afecțiuni oftalmologice (miopie, glaucom). Există însă și condiții medicale severe care se pot ascunde în spatele unei dureri de cap. Astfel, o durere de cap puternică, brusc apărută și care nu cedează la medicamente antalgice, poate fi cauzată de ruperea unui anevrism cerebral și constituie o urgență medicală. De asemenea, durerile de cap asociate cu febră mare și stări de confuzie necesită și ele evaluare medicală de urgență pentru a exclude afecțiuni de tipul encefalitelor sau meningitelor. Durerile de cap asociate cu tulburări de memorie, schimbări ale dispoziției, tulburări de auz, văz sau limbaj trebuie investigate pentru a exclude o eventuală tumoare cerebrală.
Deși uneori nu poate fi identificată o cauză anume a durerilor de cap, există totuși factori care au fost demonstrați a avea legătură cu o frecvență mai mare a acestora.
Stresul: tensiunea și stresul psihologic pot declanșa adesea dureri de cap tensionale.
Alimentația: anumite alimente și băuturi, cum ar fi alcoolul, cafeaua, ciocolata, energizantele, precum și alimentele procesate, afumate ori conservele pot declanșa și ele migrene periodice.
Modificări hormonale: femeile pot experimenta migrene legate de ciclul menstrual, sarcină sau menopauză.
Lipsa somnului: un somn insuficient sau de proastă calitate poate duce la dureri de cap.
Deshidratarea: consumul insuficient de apă poate provoca și el dureri de cap.
Astfel, în încercarea de a reduce frecvența atacurilor migrenoase sau a durerilor de cap, se impun o serie de măsuri precum o alimentație sănătoasă și echilibrată, sport și odihnă. Consultul medical de specialitate este necesar pentru a exclude anumite condiții medicale ca și cauze ale durerilor de cap și pentru a beneficia de tratament personalizat.
Pe lângă acestea, este bine să nu uităm că natura ne-a pus la dispoziție remedii minunate prin care putem ameliora sau combate aceste dureri.
Durerile de cap sau migrenele pot fi prevenite sau ameliorate şi cu ajutorul plantelor medicinale, motiv pentru care vom enumera câteva dintre cele mai cunoscute plante cu rol dovedit în acest sens.

Roinița, cunoscută și sub numele de melisă (Melissa officinalis), este o plantă perenă din familia Lamiaceae, deosebit de apreciată pentru proprietățile sale medicinale. Originară din regiunea mediteraneană, roinița este acum cultivată pe scară largă în întreaga lume datorită beneficiilor sale terapeutice, în special în tratarea problemelor legate de sistemul nervos și digestiv.
Roinița este recunoscută pentru efectele sale calmante asupra sistemului nervos. Componentele active din melisă, cum ar fi uleiurile esențiale, flavonoidele și acidul rozmarinic, contribuie la reducerea anxietății și a stresului. Consumul regulat de roiniță poate contribui la inducerea unei stări de calm și relaxare. Cercetările demonstrează că extractele de roiniță au efecte neuroprotectoare, ajutând la prevenirea deteriorării neuronale cauzate de stres și la îmbunătățirea funcției cognitive. Roinița s-a dovedit a fi astfel eficientă în reducerea frecvenței și intensității migrenelor datorită proprietăților sale analgezice și antispasmodice.
Ea poate fi utilizată intern sub formă de infuzie, tinctură, capsule sau ulei volatil. Extern, uleiul volatil de roiniță poate fi folosit pentru masaj sau în lămpi de aromoterapie.
Spilcuța (Tanacetum parthenium), cunoscută și sub numele de iarba fetei sau feverfew în engleză, este o plantă perenă din familia Asteraceae, mai puțin cunoscută, dar cu proprietăți medicinale deosebit de eficiente în gestionarea și prevenirea migrenelor.

Principala substanță activă din spilcuță este partenolida, un compus cu efecte dovedite antiinflamatoare, antispastice și analgezice. Partenolida din spilcuță inhibă producția de prostaglandine, care joacă un rol cheie în procesul inflamator și în declanșarea durerii. De asemenea, spilcuța ajută la stabilizarea funcției serotoninei, neurotransmițător implicat în apariția migrenelor. Prin blocarea receptorilor de serotonină, spilcuța reglează tonusul vaselor sanguine cerebrale, având un efect vasoconstrictor. Ea are și un efect relaxant, prin stimularea receptorilor GABA.
Spilcuța poate fi folosită sub formă de infuzie, tinctură, comprimate sau capsule.
Rozmarinul (Rosmarinus officinalis) este o plantă perenă din familia Lamiaceae, cunoscută nu doar pentru utilizările culinare, ci și pentru numeroasele sale proprietăți medicinale. Originar din regiunile mediteraneene, rozmarinul este apreciat pentru aroma sa distinctă și beneficiile sale pentru sănătate, inclusiv pentru tratamentul migrenelor.

Rozmarinul poate fi utilizat pentru ameliorarea simptomelor migrenelor datorită mai multor mecanisme. Astfel, compusul principal al rozmarinului, acidul rozmarinic, are puternice proprietăți antioxidante, contribuind la reducerea inflamației. Antioxidanții din rozmarin, precum carnosolul și acidul carnosic, protejează celulele de stresul oxidativ, care poate declanșa sau agrava migrenele. Uleiul esențial de rozmarin conține cineol și camfor, compuși care au efecte analgezice și pot ajuta la ameliorarea durerii asociate migrenelor. De asemenea, rozmarinul stimulează circulația sângelui, asigurând o mai bună oxigenare a creierului, contribuind și prin acest mecanism la reducerea riscului de apariție a migrenelor.
Rozmarinul poate fi utilizat sub formă de infuzie, tinctură, comprimate, capsule sau ulei volatil.

Salvia, cunoscută și sub denumirea științifică de Salvia officinalis, este o plantă aromatică folosită de secole în medicina tradițională pentru diverse afecțiuni, inclusiv pentru migrene. Salvia conține compuși activi, precum acid rosmarinic și carnosol (regăsite și în rozmarin), care au proprietăți antiinflamatoare și antioxidante și care contribuie la reducerea inflamației implicate în durerea de tip migrenos. Uleiurile esențiale extrase din salvie pot avea un efect calmant asupra sistemului nervos, ceea ce poate fi benefic pentru persoanele care suferă de migrene legate de stres sau tensiune nervoasă. Unele tipuri de migrene, cum ar fi cele legate de ciclul menstrual, sunt influențate de fluctuațiile hormonale, salvia fiind cunoscută pentru capacitatea sa de a influența echilibrul hormonal, fapt care contribuie la reducerea frecvenței și severității migrenelor hormonale din timpul menstruației sau asociate cu menopauza.
Ea poate fi folosită intern sub formă de infuzie, tincturi, ulei volatil sau comprimate. Extern, uleiul esențial poate fi folosit în aromoterapie sau aplicat topic pe zonele afectate, cum ar fi tâmplele sau ceafa.

Passiflora (Passiflora incarnata), cunoscută și sub denumirea de floarea-pasiunii, este o plantă medicinală utilizată în mod tradițional pentru efectele sale calmante, anxiolitice, antispasmodice și analgezice, care pot fi utile în gestionarea migrenelor. Passiflora conține substanțe active precum flavonoidele și alcaloizii, care au efecte calmante și anxiolitice, care pot contribui la reducerea tensiunii și a anxietății, prevenind astfel apariția migrenelor. Compușii activi precum harmanul și harmalina, au efecte analgezice și pot ajuta la reducerea intensității durerii de cap asociate migrenelor. De asemenea, antioxidanții din passiflora pot proteja celulele cerebrale de stresul oxidativ, care poate declanșa sau agrava migrenele.
Passiflora poate fi consumată intern sub formă de infuzie, tinctură, comprimate sau capsule. Extern, se folosește sub formă de ulei pentru masaj sau în lămpi de aromoterapie.

Coada racului (Potentilla anserina), cunoscută și sub numele de argințică, este o plantă perenă din familia Rosaceae, utilizată în medicina tradițională pentru diverse afecțiuni. Datorită flavonoidelor din componența sa, care au efect antioxidant și spasmolitic, coada racului poate contribui la reducerea durerii și a inflamației asociate migrenelor.
Ea poate fi utilizată intern sub formă de infuzie sau tinctură iar extern sub formă de comprese.

Salcia (Salix alba), în special scoarța de salcie, este cunoscută pentru proprietățile sale analgezice și antiinflamatoare, datorită conținutului de salicină, un compus chimic care este metabolizat în organism în acid salicilic, având efecte similare aspirinei (acid acetilsalicilic). Această substanță conferă salciei proprietăți analgezice, antiinflamatoare și antipiretice, care sunt utile în tratamentul durerilor articulare, durerilor de cap sau migrenelor.
Scoarța de salcie poate fi consumată intern sub formă de infuzie, extract gemoterapic, comprimate sau capsule. Extern, se pot aplica comprese cu infuzie sau unguent pe bază de scoarță de salcie.
Gheara diavolului

Gheara diavolului (Harpagophytum procumbens) este o plantă perenă originară din sudul Africii, cunoscută pentru proprietățile sale antiinflamatoare și analgezice. Denumirea sa populară provine de la aspectul fructelor sale, care are formă de gheară. Utilizată tradițional pentru tratarea durerilor și a inflamațiilor, gheara diavolului a atras atenția fitoterapeuților pentru potențialul său în tratarea migrenelor. Principalele componente active din gheara diavolului sunt harpagozidele, flavonoidele și fitosterolii. Harpagozidele au puternice proprietăți antiinflamatoare, care pot ajuta la reducerea inflamației în țesuturile cerebrale, contribuind astfel la prevenirea și ameliorarea migrenelor. De asemenea, componentele active inhibă sinteza prostaglandinelor, substanțe care joacă un rol important în inflamație și în percepția durerii.
Gheara diavolului poate fi utilizată intern sub formă de infuzie, tinctură, comprimate sau capsule. Extern, poate fi folosită sub forma gelurilor sau unguentelor.
Menta

Menta (Mentha spp.) este o plantă aromatică și medicinală folosită de secole în diverse culturi pentru proprietățile sale terapeutice. Aceasta este apreciată în special pentru efectele sale analgezice, antiinflamatoare și calmante, care o fac utilă în gestionarea problemelor digestive, susținerea sistemului imunitar, ameliorarea simptomelor răcelilor sau gripelor și nu numai. Menta este bogată în uleiuri volatile ce conțin mentol, compus activ cu efecte analgezice, ce poate contribui la reducerea intensității durerii asociate migrenelor. Mentolul acționează prin desensibilizarea receptorilor de durere și creșterea fluxului sanguin la nivelul pielii. În plus, proprietățile calmante ale mentei pot ajuta la reducerea stresului și anxietății, factori declanșatori pentru migrene. Cunoscută și pentru efectele sale digestive, menta poate fi de un real folos în ameliorarea senzației de greață și a tulburărilor digestive asociate migrenelor.
Ea poate fi utilizată intern sub formă de infuzie, tinctură sau ulei volatil. Extern, inhalarea vaporilor uleiului esențial de mentă adăugat în apă fierbinte sau difuzarea prin intermediul lămpilor de aromoterapie poate oferi un efect calmant și relaxant și diminua durerile de cap. Uleiul esențial de mentă aplicat pe frunte și pe tâmple produce o senzație de răcorire care poate reduce tensiunea și durerea asociate migrenelor.
Ghimbirul

Ghimbirul (Zingiber officinale) este o plantă perenă care face parte din familia Zingiberaceae, cu o lungă istorie de utilizare în medicina tradițională pentru tratarea diverselor afecțiuni, inclusiv a migrenelor. Tulpina subterană, rizomul, este partea utilizată în scopuri medicinale și culinare. Rizomul are un gust picant și o aromă distinctă, datorită prezenței compușilor activi gingerol și shogaol. Gingerolul, principalul compus bioactiv din ghimbir, are puternice proprietăți antiinflamatoare și antioxidante, care poate ajuta la reducerea inflamației asociate migrenelor. Datorită proprietăților sale antiemetice, ghimbirul poate constitui un remediu excelent și în ameliorarea senzației de greață și a vărsăturilor asociate migrenelor.
Ghimbirul poate fi consumat ca atare, ras în limonade sau salate. El mai poate fi consumat și sub formă de infuzie ori comprimate sau capsule.
Magneziul
Magneziul este un mineral a cărui deficiență a fost asociată frecvent cu migrenele. Magneziul este un mineral esențial care joacă un rol important în numeroase procese fiziologice ale organismului, inclusiv în funcționarea sistemului nervos și muscular. El contribuie la reglarea tonusului vaselor de sânge și este implicat în reglarea neurotransmițătorilor: un nivel adecvat de magneziu poate ajuta la menținerea unui echilibru normal între neurotransmițători precum serotonina și glutamatul, care sunt implicați în apariția migrenelor.
Magneziul poate fi administrat sub formă de suplimente orale sau poate fi aplicat topic prin uleiuri sau săruri de magneziu sub formă de spray pentru ameliorarea locală. Magneziul se găsește în mod natural în alimente precum spanac și alte legume cu frunze verzi, nuci și cereale integrale.
Putem observa astfel că utilizarea plantelor medicinale reprezintă o resursă prețioasă în gestionarea migrenelor și a durerilor de cap, plante medicinale precum spilcuța, ghimbirul, menta, passiflora, roinița și multe altele, fiind recunoscute pentru proprietățile lor terapeutice care pot contribui semnificativ la ameliorarea simptomelor prin mecanisme precum reducerea inflamației, ameliorarea durerii, relaxarea mușchilor, reducerea stresului și a anxietății.
Utilizarea plantelor medicinale poate aduce, așadar, un echilibru natural și eficient în gestionarea durerilor de cap și a migrenelor, contribuind la îmbunătățirea calității vieții și la promovarea bunăstării generale. Integrând cu înțelepciune aceste remedii naturale în rutina zilnică, putem găsi noi căi de ameliorare și vindecare, în armonie cu natura.
Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu

Parazitozele intestinale reprezintă o problemă frecvent întâlnită în rândul copiilor preșcolari, având cauze variate precum igiena precară, contactul cu animalele infectate sau consumul de alimente și apă contaminate.
Dar de ce sunt copiii atât de vulnerabili la aceste infestări?
Răspunsul se află în natura lor jucăușă și curioasă: adesea, în entuziasmul jocurilor, uită de regulile de igienă, facilitând astfel contactul cu germenii prin simpla introducere a mâinilor murdare în gură. Mai mult, această etapă a vieții coincide și cu debutul intrării în colectivitate, unde riscurile de expunere la paraziți cresc considerabil. Iar toate acestea se desfășoară pe un sistem imunitar în formare, care nu are încă instrumente eficiente de luptă.
Printre cele mai comune parazitoze intestinale se numără giardiaza, ascaridioza și oxiuraza.
Giardiaza
Giardiaza este o infecție intestinală cauzată de parazitul Giardia lamblia, motiv pentru care afecțiunea se mai numește și lambliază. Aceasta se transmite prin ingestia de apă sau alimente contaminate sau prin contactul cu persoane infectate. Ce este foarte important de știut, este faptul că în ciclul său de dezvoltare Giardia poate persista sub forma chistică chiar și în apa clorinată. Simptomele infestării cu acest parazit includ: diaree, crampe abdominale, balonare, greață, lipsa poftei de mâncare și stări de oboseală. Diareea poate fi intermitentă, explozivă și poate avea un miros neplăcut. Copiii sunt cei mai expuși datorită modalității de transmitere fecal-orală a parazitului, fiind situații de adevărate epidemii în colectivități.
Ascaridioza
Ascaridioza este o infecție provocată de Ascaris lumbricoides sau, cum mai este cunoscut de toată lumea – limbric. Ouăle parazitului se găsesc în solul contaminat și pot fi ingerate prin alimente sau apă contaminate. Infecția poate cauza simptome precum: dureri abdominale, obstrucție intestinală, pierdere în greutate și în unele cazuri, reacții alergice. La adult infecția poate fi asimptomatică. Infecția cu Ascaris poate avea și consecințe asupra sistemului respirator, conducând la apariția așa-numitului sindrom Löffler. După ingestia accidentală a ouălor de Ascaris, acestea eclozează la nivelul intestinului subțire, de unde migrează sub formă de larve prin circulația sanguină sau limfatică la nivel pulmonar, determinând apariția simptomelor respiratorii: tuse, dificultăți de respirație și febră. După o perioadă de aproximativ 10-14 zile, larvele sunt expectorate prin tuse, o parte din ele fiind reînghițite și ajungând astfel din nou în intestin. Ascaridioza nu se transmite interuman, ci doar prin intermediul solului sau apei contaminate cu materii fecale umane sau de porc.

Oxiuraza
Oxiuraza este o infecție intestinală cauzată de parazitul Enterobius vermicularis, cunoscut și sub numele de oxiur. Oxiurii se transmit prin ingestia ouălor contaminate, care pot fi întâlnite pe suprafețe sau haine. Odată ajunse în tractul digestiv, ouăle eclozează la nivelul intestinului și ating stadiul de maturitate în câteva săptămâni. Simptomele includ: dureri abdominale, senzație de greață, mâncărime anală (în special noaptea), iritabilitate, tulburări de somn, bruxism.
Metode de prevenție ale infestărilor cu paraziți intestinali

Prevenirea infecțiilor cu paraziți intestinali la copii este esențială pentru menținerea sănătății acestora. Iată câteva metode eficiente de prevenire:
Spălarea pe mâini: învață copiii să-și spele mâinile cu apă și săpun, mai ales după ce s-au jucat afară, după ce au pus mâna pe animale, înainte de a mânca, după utilizarea toaletei. Dar nu numai copiii trebuie să se spele corect pe mâini, ci și persoanele care îngrijesc copiii trebuie să se spele cu apă și săpun când vin de afară, înainte și după schimbarea scutecului, înainte de a se apuca de prepararea și administrarea meselor etc.
Educarea copiilor cu privire la folosirea corectă a toaletei: nu deschidem robinetul cu aceeași mână cu care ne-am șters după ce am folosit toaleta; în cazul fetițelor ștergerea trebuie efectuată din față spre spate (dinspre uretră spre anus).
Tăierea unghiilor: menținerea unghiilor scurte și curate pentru a preveni acumularea de murdărie sau ouă de paraziți.
Consumul de apă din surse sigure și evitarea înghițirii de apă atunci când se frecventează piscine, bazine, râuri, lacuri etc.
Spălarea fructelor și legumelor înainte de consumul în stare proaspătă.
Gătirea corespunzătoare a alimentelor (în special cele din carne) la temperaturi adecvate pentru a distruge eventualii paraziți.
Deparazitarea regulată a animalelor de companie și igiena acestora sunt și ele esențiale. Spălați-vă pe mâini după ce ați interacționat cu animalele.
Atunci când avem o infecție confirmată sunt necesare măsuri suplimentare:
Toaleta riguroasă în regiunea perianală cu apă și săpun imediat după trezire pentru limitarea riscului de autoinfestare și de contaminare cu mâinile murdare a suprafețelor.
Toaleta riguroasă a oliței și a vasului de toaletă, precum și a robinetelor și clanțelor ușilor de la baie.
Schimbarea zilnică a lenjeriei de corp a copilului și a așternuturilor de pat.
Spălarea articolelor vestimentare și a lenjeriei de pat la temperaturi ridicate pentru distrugerea ouălor.
Evitarea scărpinării în zona anală sau purtarea de mănuși pe timpul nopții pentru a evita contaminarea cu ouă a mâinilor.
Diagnosticul parazitozelor intestinale
Uneori, în rare cazuri, paraziții pot fi vizualizați direct în materiile fecale eliminate. Pentru diagnosticarea lor, cel mai frecvent se utilizează examenul coproparazitologic, care însă de multe ori iese cu rezultat fals negativ, chiar dacă organismul este infestat. Acesta este motivul pentru care acest examen coproparazitologic se recomandă să se efectueze de trei ori consecutiv la distanță de 3-5 zile.
De multe ori, la un copil infestat și cu simptome specifice ne poate atrage atenția asupra unei parazitoze intestinale creșterea eozinofilelor pe hemoleucogramă.

În cazul oxiurilor se mai utilizează analiza numită amprentă anală, fiind poate cea mai eficientă metodă de depistare a ouălor de Enterobius vermicularis. Atenție însă, un examen inițial negativ, nu exclude parazitoza. Pentru a exclude un diagnostic de enterobioză sunt necesare astfel 7 examene efectuate la interval de 2 zile.
Efectuarea analizei amprentei anale se face dimineața, înainte de toaleta perineală sau de defecare, această metodă putând astfel evidenția ouăle prezente în pliurile anale, depuse acolo în timpul nopții de femela parazit.
Giardiaza poate fi diagnosticată cu ajutorul examenului coproparazitologic, însă trebuie menționat faptul că eliminarea chisturilor în scaun este intermitentă, ceea ce poate oferi uneori rezultate fals negative. Mai eficientă este astfel detectarea antigenului Giardia în materiile fecale, care poate detecta și chisturile de parazit distruse, spre deosebire de examenul microscopic, care poate detecta numai chisturile intacte.
În cazul infestării cu Ascaris examenul coproparazitologic poate fi negativ până la 40 de zile de la infecție.
Mult mai eficientă este testarea prezenței viermilor intestinali prin analize de tip PCR, analiză care este ceva mai costisitoare însă.
Am menționat cele mai frecvente parazitoze intestinale, dar infecții cu paraziți care determină simptomatologii digestive asemănătoare și care trebuie luate în considerare la copiii cu dureri abdominale persistente, stări de greață, lipsa poftei de mâncare ori scădere ponderală sunt și cele determinate de: Toxocara canis și cati, Tenia etc. De asemenea, în cazul unei simptomatologii digestive trebuie luată în considerare și infecția cu bacteria Helicobacter pylori sau bolile inflamatorii intestinale.
Tratament
Tratamentul clasic al parazitozelor intestinale depinde de tipul de parazit și este în general reprezentat de medicamente antiparazitare specifice precum furazolidon, metronidazol, albendazol sau mebendazol dar nu numai.
Datorită efectelor adverse ale acestor medicamente tot mai multe persoane aleg să exploreze metode alternative de tratament. În special pentru copii, tratamentul alternativ este ideal, ajutând la eliminarea paraziților și la diminuarea blândă a simptomelor digestive.
Astfel, există numeroase alimente și plante medicinale care pot fi incluse în alimentația persoanelor cu parazitoze intestinale, care și-au dovedit eficiența în viața de zi cu zi, dar și în studii științifice. Acestea pot fi introduse în alimentația zilnică sau administrate sub diferite forme, de la ceaiuri, tincturi sau siropuri la capsule ori comprimate.
Dacă un membru al familiei are paraziți intestinali, toți ceilalți membri trebuie să urmeze schema de tratament. Această măsură ar fi ideal să se respecte și în cazul colectivităților de preșcolari (creșe, grădinițe).
Dintre alimentele cu rol dovedit antiparazitar amintim:
Usturoiul
Usturoiul este cunoscut pentru proprietățile sale antimicrobiene și antiparazitare. Conține alicină, un compus activ ce ajută la eliminarea paraziților din intestin. Poate fi consumat crud sau sub formă de tincturi sau capsule.
Semințele de dovleac

Acestea conțin cucurbitacină, o substanță care inhibă activitatea unor paraziți prin afectarea metabolismului acestora (paralizează viermii intestinali) și poate astfel ajuta la eliminarea paraziților. În plus, conține zinc, un mineral esențial care sprijină sistemul imunitar, ajutând organismul să lupte împotriva infecțiilor, inclusiv a infecțiilor parazitare.
Se recomandă folosirea semințelor de dovleac neprăjite, ca atare sau măcinate ori administrarea de ulei din semințe de dovleac presat la rece. Semințele măcinate pot fi amestecate cu lapte, miere de albine și propolis și administrate astfel câte o linguriță de trei ori pe zi. Uleiul de dovleac poate fi administrat ca atare sau în salate, piureuri etc.
Papaya
Papaya este o resursă importantă în lupta împotriva viermilor intestinali, îndeosebi datorită enzimei numite papaină, care perturbă ciclul de viață al paraziților și duce la omorârea și eliminarea acestora.
Se recomandă consumul fructelor și integrarea pudrei din semințe de papaya în alimentație. Adulții pot folosi și capsulele cu pudră din semințe.
Alte preparate antiparazitare eficiente sunt: nuca neagră, quercetina, chitosanul etc.
Condimente și plante medicinale
Cimbrul
Cimbrul este una dintre plantele medicinale cele mai utilizate în afecțiuni infecțioase, datorită efectului său antiviral, antibacterian, antifungic și antiparazitar. Substanța activă responsabilă în principal de proprietățile sale antimicrobiene și antiparazitare este timolul.
Oregano
Oregano sau șovârvul este una din plantele cunoscute din vechime pentru proprietățile sale antimicrobiene. Poate fi consumat sub formă de infuzie, tinctură sau capsule cu plantă mărunțită sau ulei, în doze adaptate în funcție de vârstă și toleranță. Uleiul de oregano este foarte puternic și de aceea se recomandă întotdeauna diluat, atât pentru consumul intern, cât și pentru uzul extern.
Pelinul
Pelinul este una din plantele folosite în medicina tradițională încă din cele mai vechi timpuri pentru a combate paraziții intestinali sub formă de pulbere, ceai sau tinctură. Ceaiul de pelin conține compuși activi precum artemisinina, substanță care combate direct paraziții intestinali. În comerț se găsesc acum și comprimate sau capsule cu artemisină extrasă și din alte surse, nu doar din pelin.
Menta
Menta este una din plantele cu recunoscute beneficii asupra sistemului digestiv, fiind mai puțin cunoscut efectul său antibacterian și antiparazitar. Datorită compușilor săi activi, menta (și în special uleiul de mentă) ajută la eliminarea paraziților intestinali.
O rețetă ușor de preparat ce poate fi folosită în acest scop este cea de lapte cu mentă: 100 ml lapte se fierb 2 minute împreună cu 5 fire de mentă (tulpina cu tot cu frunze). Se lasă să se răcească și apoi se adaugă o linguriță de miere. Acest lapte se prepară și se consumă dimineața pe stomacul gol, cu o oră înainte de micul dejun. Se recomandă repetarea procedurii după o săptămână.
Această rețetă poate fi adaptată și îmbogățită în funcție de vârstă prin adăugarea a trei căței de usturoi, 2-3 cuișoare și a unei lingurițe de pudră de turmeric.
Produse ale stupului

Dintre produsele stupului, propolisul are proprietăți antivirale, antibacteriene și antiparazitare recunoscute, intrând în compoziția multor preparate antiparazitare. Se recomandă așadar, fie tinctura de propolis simplă, fie alte preparate complexe. Tinctura de propolis se va administra de 3 ori pe zi timp de 20 zile pe lună, după care se va face o pauză de 10 zile și se va relua schema pentru încă alte două ture de 20 zile, având în total trei luni de tratament. Pentru copii se poate folosi extractul apos sau hidrogliceric de propolis.
Uleiuri esențiale
În cazul parazitozelor intestinale se recomandă masajul abdomenului în sensul acelor de ceas cu amestecuri de uleiuri esențiale diluate în funcție de vârsta persoanei. Dintre cele mai folosite uleiuri esențiale în deparazitare amintim cele de: cimbru, oregano, arbore de ceai, fenicul, anason, mentă, cuișoare, tămâie, lămâie etc.
Tratament homeopat

Tratamentul homeopat este mai individualizat decât celelalte remedii alternative și cuprinde remedii precum: Cina, Silicea, Spigelia, Cuprum mettalicum, Colocynthis ș.a. sau formule complexe realizate din combinarea acestor remedii în diluții specifice, urmărind susținerea organismului în eliminarea paraziților intestinali și diminuarea simptomelor digestive. Dacă parazitul a fost identificat, homeopatia deține remedii specifice precum: Lamblia, Oxiuri sau Ascaris.
Remediile naturiste și homeopate se administrează în funcție de fazele lunii, ținând cont de un aspect important, și anume faptul că în apropierea zilei de lună plină paraziţii au un maxim de dezvoltare şi multiplicare. Din acest motiv se recomandă ca și recoltarea probelor pentru identificarea paraziților să fie efectuate în aceste perioade, crescând șansa identificării lor.
Acest material are caracter informativ, nu înlocuiește prezentarea la medic, nu încurajează autodiagnosticul și automedicația.
dr. Cristina Munteanu
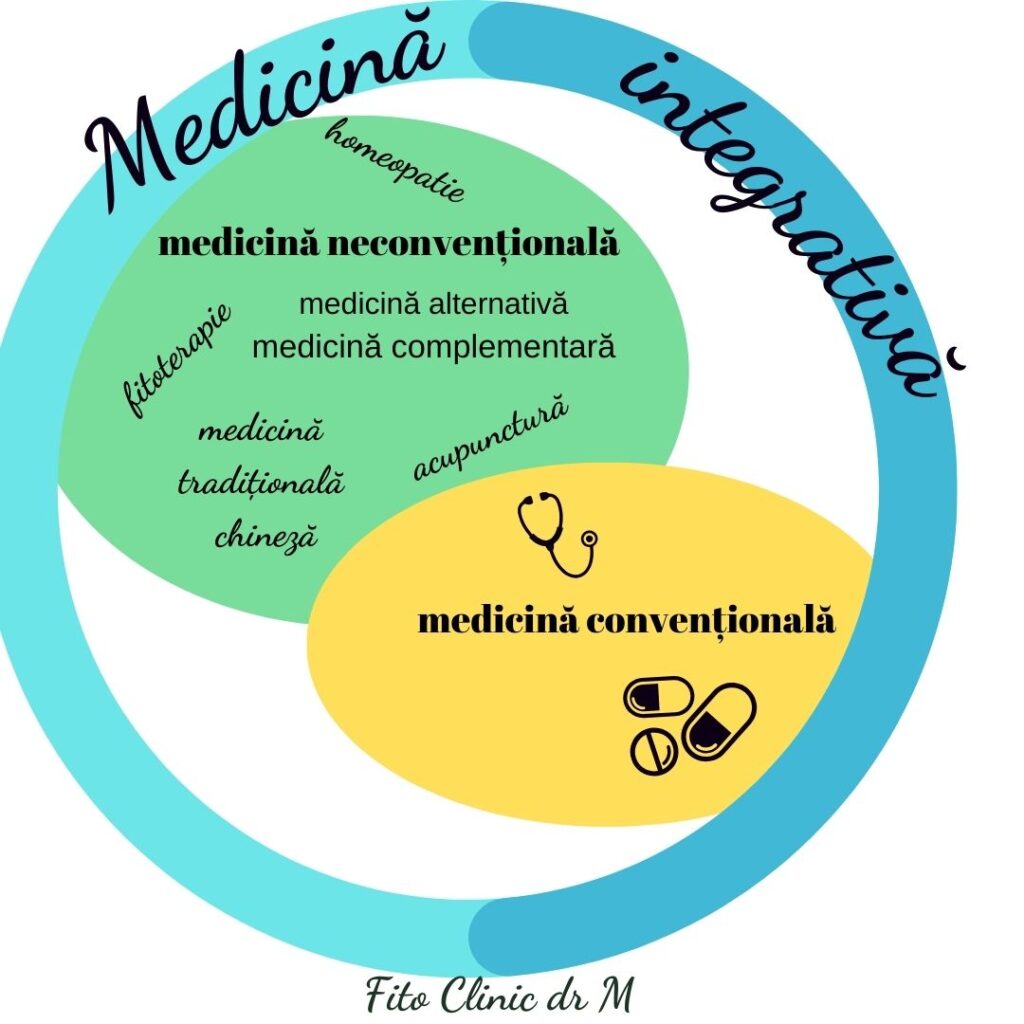
În ultima vreme, interesul pentru soluții terapeutice bazate pe remedii naturale a crescut semnificativ. Au devenit astfel tot mai populare expresii precum medicină neconvențională, medicină holistică, medicină alternativă, medicină complementară, medicină personalizată sau medicină integrativă.
Sunt acești termeni sinonimi?
Nu, deși sunt termeni aparent asemănători, aceștia definesc concepte distincte și abordări diferite în ceea ce privește tratamentul și îngrijirea pacienților.
Voi încerca să explic mai detaliat în continuare diferențele dintre acești termeni.
Medicina neconvențională
Medicina neconvențională reprezintă un concept larg, care cuprinde mai multe abordări terapeutice în tratarea și prevenirea bolilor care pot completa sau înlocui tratamentele convenționale. Pentru a fi mai clari, vom defini și conceptul de medicină convențională.
Medicina convențională, clasică sau alopată, se referă la o serie de standarde medicale acceptate la nivel global, bazate pe cercetare și dovezi științifice. Medicina convențională are la bază consultul medical, diagnosticarea și tratamentul bolilor folosind metode și tehnologii medicale moderne: analize, intervenții chirurgicale, medicamente.
În medicina convențională unei boli sau unui simptom îi corespunde de regulă în mod standard un medicament. De exemplu, toate persoanele care fac febră vor primi în mod clasic un preparat pe bază de ibuprofen, paracetamol sau algocalmin.
Medicina neconvențională nu respinge informațiile primite din cadrul explorărilor clinice și paraclinice ale medicinei clasice, ci se poate baza pe ele în stabilirea recomandărilor terapeutice. De asemenea, medicina neconvențională se bazează la rândul ei din ce în ce mai mult pe cercetări științifice, pentru a-și confirma metodele și terapiile și propunând remedii standardizate și sigure.
Din cadrul medicinei neconvenționale fac parte terapii naturale precum acupunctura, homeopatia, fitoterapia, aromaterapia, medicina tradițională chineză, chiropractica, meditația etc.
Medicina holistică
Medicina holistică este un termen folosit pentru a desemna practicile terapeutice care se adresează persoanei privite ca un întreg indivizibil – corp, minte şi suflet.
Medicina alternativă
Acest termen se referă la practicile medicale și terapiile neconvenționale, care nu sunt considerate parte a medicinei clasice, alopate și care sunt folosite ca alternative la tratamentele convenționale. Adică dacă de exemplu pe o persoană o doare capul, în mod clasic va lua un medicament antalgic. Dacă dorește să folosească o alternativă la acest tratament, atunci această persoană nu își va administra medicamentul clasic pentru durere de cap, ci va încerca în locul acestuia să practice tehnici de relaxare, să se hidrateze sau să consume plante cu efect antalgic precum scoarța de salcie sau roinița.
Medicina complementară
Termenul de medicină complementară se referă la terapiile și tratamentele neconvenționale care sunt folosite împreună cu tratamentele recomandate în medicina clasică, pentru a completa și a spori eficacitatea tratamentului. Cu alte cuvinte, medicina complementară combină terapiile clasice cu cele neconvenționale. De exemplu, aceeași persoană prezentată anterior ca având durerea de cap, alege în această situație, să ia medicamentul antalgic clasic, dar, în plus, și să completeze tratamentul cu tehnici de relaxare sau cu un preparat din plante.
Medicina integrativă
Termenul de medicină integrativă descrie acel tip de medicină care îmbină practicile medicale clasice cu terapiile complementare și alternative, punând accent pe abordarea holistică a pacientului. Medicina integrativă presupune astfel o abordare multidisciplinară și alegerea celor mai bune soluții terapeutice pentru pacient, punând accent pe tratamentul recomandat pacientului ca întreg, luând în considerare atât aspectele fizice, cât și cele psiho-emoționale și mintale.
Practicienii medicinei neconvenționale, alternative sau complementare, de cele mai multe ori sunt medici ca formare de bază, care au ales să își completeze studiile obținând o calificare suplimentară în fitoterapie, homeopatie, acupunctură etc. Aceste specializări sunt cursuri acreditate de Ministerul Sănătății, ceea ce ar trebui să elimine etichetele acordate acestor practicieni (de multe ori chiar de către colegii lor) de vraci sau alți termeni depreciativi înrudiți. Da, cu siguranță există și practicieni care nu sunt medici, ci sunt afiliați Ordinului Practicienilor de Medicină Alternativă, aceștia nefiind absolvenți de medicină, dar urmând în cadrul cursurilor efectuate și însușirea noțiunilor de anatomie umană, fiziologie și fiziopatologie. În această situație, nefiind medici, ei nu au capacitatea de a solicita investigații și de a pune un diagnostic, bazându-se doar pe diagnosticele puse în prealabil de un medic specialist.
Dacă medicina clasică abordează în general sănătatea ca fiind absenţa bolii, în medicina neconvențională accentul este pus pe modificări ce pot apărea înainte de a fi evidente simptomele unei afecțiuni și pe prevenție.
Sănătatea este de cele mai multe ori o reflecție a stilului nostru de viață și a alegerilor zilnice, iar boala este astfel mai mult decât un simptom izolat, căci ea începe cu mult înainte ca noi să simțim fizic semnele ei. Boala este rezultatul unui dezechilibru care s-a acumulat în timp (luni sau ani), iar simptomele sunt adesea semnale tardive, un fel de strigăte de ajutor ale unui organism deja afectat și un semnal că ceva nu funcționează cum trebuie.
Abordarea holistică și integrativă este astfel, din punctul meu de vedere, cheia spre o vindecare deplină, spre o experiență în care mintea, corpul și sufletul nu mai funcționează separat, ci ca un tot unitar, în deplină armonie.

În concluzie, pe scurt:
dr. Cristina Munteanu

În ultima vreme, tot mai des apar știri îngrijorătoare despre alimente contaminate cu pesticide. Aceste substanțe chimice sunt folosite pentru a proteja culturile agricole de dăunători, dar pot avea efecte negative asupra sănătății noastre. Este important să fim conștienți de riscurile asociate consumului de alimente tratate cu pesticide și să încercăm să alegem produse cât mai naturale și sigure pentru noi și familia noastră.
Din categoria pesticidelor fac parte insecticidele, fungicidele și alte substanțe care pot influența calitatea și siguranța alimentelor. Utilizarea excesivă a pesticidelor poate duce la contaminarea solului, apei și aerului, afectând biodiversitatea și provocând numeroase probleme de sănătate.

Este important să se găsească un echilibru între protejarea culturilor și reducerea impactului negativ al pesticidelor pe termen lung asupra noastră și a mediului. La nivel de agricultură practicată în gospodăriile mici este mai ușor de gestionat această problemă prin utilizare diverselor soluții mai naturale de protejare a plantelor, însă la nivel macro, unde se mizează pe obținerea unor producții de amploare și a unor produse aspectuoase din punct de vedere estetic, este mai greu.
Potrivit studiilor și statisticilor, fructele și legumele cu cantitățile cele mai mari de pesticide ar fi: merele, căpșunile, strugurii, pepenii verzi, caisele, perele, spanacul, salata, nectarinele, fasolea verde, cireșele etc. La polul opus, fructele și legumele cu cele mai scăzute niveluri de pesticide sunt: mazărea, conopida, avocado, porumbul dulce, ananasul, kiwi.
Pentru a ne proteja, putem opta pentru produse a căror sursă de proveniență o cunoaștem și pentru produse certificate bio. Sau…dacă avem posibilitatea…ne putem cultiva singuri fructele și legumele.
În plus, există câteva trucuri la care putem apela în bucătărie pentru a reduce din contaminarea cu pesticide.
Unul dintre acestea este spălarea fructelor și legumelor sub jet de apă, fiind prima modalitate de a elimina pesticidele. Această simplă acțiune poate îndepărta până la 80% din reziduurile de pesticide ce se regăsesc pe coaja fructelor și legumelor.

O altă soluție pentru a elimina reziduurile de pesticide ar fi să lăsăm fructele și legumele în apă cu bicarbonat de sodiu sau apă cu suc de lămâie sau oțet pentru 15-30 minute înainte de a le folosi. Proporțiile ar fi o treime suc de lămâie sau oțet și 2 treimi apă sau 1 lingură bicarbonat de sodiu la 1 litru apă. Am întâlnit și varianta de a combina ulei esențial de lămâie cu apă. Această soluție contribuie la îndepărtarea pesticidelor într-un procent de până la 98%.
Aceste trucuri nu sunt doar mituri sau leacuri băbești, există studii care au urmărit modificarea nivelului de pesticide prin punerea în contact cu diverse soluții. Un astfel de studiu a fost publicat în ,,Journal of Agricultural and Food Chemistry”, potrivit căruia folosirea bicarbonatului de sodiu este de fapt cea mai bună metodă de a scăpa de pesticidele aflate pe coaja fructelor și legumelor pe care le consumăm. În acest studiu merele care au fost puse într-o soluție de 1% bicarbonat de sodiu și apă pentru 8 minute, au avut după aceea în mod semnificativ mai puține pesticide pe suprafața lor, comparativ cu merele care au fost lăsate în apă simplă sau în apă cu înălbitor. După 12-15 minute de stat în apa cu bicarbonat, aproape toate urmele de pesticide au dispărut de pe fructe.
Un lucru la care trebuie să fim atenți este acela că păstrarea fructelor și legumelor în apa cu bicarbonat poate duce la modificări în conținutul în minerale al acestora, în special în ceea ce privește potasiul. Pacienților care suferă de boli de rinichi și au hiperpotasemie, de exemplu, li se recomandă să țină înainte de consum fructele și legumele (preferabil decojite și tăiate) jumătate de oră în apă sau apă cu bicarbonat.
De asemenea, există fructe care nu pot fi păstrate în apă atât de mult timp, precum căpșunile sau zmeura, în acest caz fiind recomandată doar trecerea sub jet de apă de mai multe ori sau spălarea cu apă în combinație cu bicarbonat de sodiu sau suc de lămâie.
Pentru cantitățile de pesticide rămase în fructe și legume, care vor ajunge prin consum în organismul nostru și ne vor putea afecta pe termen lung sănătatea, este bine să știm că putem apela la o serie de metode naturale de detoxifiere,
Pentru a ne proteja organismul împotriva efectelor nocive ale pesticidelor din fructe și legume, putem integra în dieta noastră zilnică alimente care au proprietăți detoxifiante: ceai de coriandru, fructe bogate în pectină, turmeric sau alge precum chlorella și spirulina. Aceste alimente au capacitatea de a ajuta organismul să elimine metalele grele și alte toxine, inclusiv pesticide, contribuind astfel la menținerea unei stări de sănătate optime.

Acest material are caracter informativ, nu înlocuiește prezentarea la medic și nu încurajează automedicația.
dr. Cristina Munteanu
Bibliografie selectivă:
1. Chung RT. Detoxification effects of phytonutrients against environmental toxicants and sharing of clinical experience on practical applications. Environ Sci Pollut Res Int. 2017 Apr;24(10):8946-8956. doi: 10.1007/s11356-015-5263-3. Epub 2015 Aug 28. PMID: 26310706.
2. Tianxi Yang, Jeffery Doherty, Bin Zhao, Amanda J. Kinchla, John M. Clark and Lili He. Effectiveness of Commercial and Homemade Washing Agents in Removing Pesticide Residues on and in Apples. Journal of Agricultural and Food Chemistry 2017 65 (44), 9744-9752. DOI: 10.1021/acs.jafc.7b03118