Febra reprezintă poate cel mai frecvent motiv pentru care părinții se prezintă cu copiii la medic. Ea nu este o boală, ci reprezintă un simptom, cel mai adesea al unei infecții.
Ea poate fi definită potrivit OMS ca fiind creșterea temperaturii corpului peste 38৹C măsurat intrarectal sau 37,5৹C axilar.
Temperatura normală a corpului uman este situată în jurul valorii de 37৹C (36,4-37৹C), înregistrând anumite variații în cursul zilei și în funcție de vârstă; de obicei aceste variații sunt în jur de 0,5৹C, cu o valoare a temperaturii mai mare spre seară.
Există mai multe modalități de măsurare a temperaturii și mai multe tipuri de termometre.
Termometrul poate fi:




- clasic, cu alcool sau galinstan (similar celui cu mercur, care a fost retras de pe piață datorită potențialului toxic în cazul spargerii)
- digital, cu baterii, asemănător termometrului clasic
- digital non-contact, cu senzor infraroșu (tip pistol)
- digital, tip suzetă
- tip benzi/plasture (conțin cristale lichide care își modifică culoarea în funcție de temperatură; sunt de multe ori concepute într-un design atractiv pentru copii).
Temperatura poate fi înregistrată:
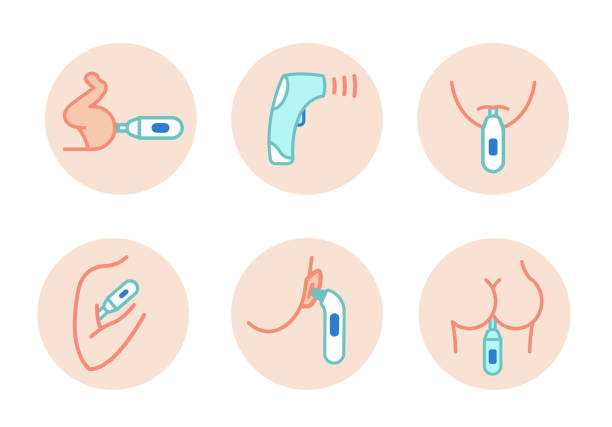
- intrarectal
Termometrul digital (spălat și dezinfectat înainte și după fiecare utilizare) se introduce ușor la nivelul rectului (până când vârful argintiu al termometrului nu este vizibil) și se menține 1-2 minute. La temperatura înregistrată intrarectal scădem 0,5৹C. De exemplu, dacă termometrul ne afișează 38,5৹C intrarectal, înseamnă că temperatura corpului este 38৹C. Această metodă este considerată cea mai exactă (temperatura variază în diferite regiuni ale corpului) și este folosită cu predilecție în cazul sugarilor și copiilor mici. Poate fi utilizat și termometrul clasic, dar acesta necesită un timp mai lung (aproximativ 5 minute) pentru înregistrarea temperaturii și uneori copiii nu stau liniștiți iar părintele este stresat. În plus, acesta trebuie scuturat viguros, uneori de mai multe ori consecutiv, pentru revenirea la temperatura sub 36৹C ca să putem avea o măsurătoare corectă.
Există unele opinii care nu sunt de acord cu formularea de a ,,scădea” 0,5৹C consecutiv măsurării temperaturii rectal, pe motivul că induce părinților confuzie. Dacă nu folosim această ,,corecție”, atunci trebuie doar să reținem faptul că se consideră febră creșterea temperaturii corpului peste 38৹C măsurat intrarectal sau 37,5৹C axilar (ceea ce este de fapt același lucru, formulat altfel – ideea principală este de a determina corect temperatura și de a iniția măsurile ce se impun la momentul oportun, nu de a ne măsura orgoliile medico-științifice). Sau, considerăm febră temperatura de 38৹C în orice zonă a corpului o măsurăm.
- axilar (subraț)
Termometrul se plasează la nivelul subrațului și va fi susținut cu ajutorul brațului care va fi menținut lipit de corp (copiii mici vor fi supravegheați atent pentru a avea garanția că termometrul a fost menținut corect și temperatura înregistrată este reală). Dacă avem un termometru clasic, acesta va fi menținut aproximativ 5 minute, iar dacă utilizăm un termometru digital, vom aștepta semnalul sonor al acestuia.
- la nivelul urechii (intraauricular)
Termometrele pentru ureche permit o măsurătoare rapidă, funcționând cu un sistem pe bază de infraroșii. Ele sunt special concepute în acest sens, având vârful cu dimensiuni adaptate pentru a nu leza timpanul, astfel încât NU încercați să folosiți un termometru clasic pentru a lua temperatura la nivelul urechii!
- la nivelul frunții
Temperatura la nivelul frunții poate fi luată cu termometre tip pistol sau cu termometre sub formă de benzi.
- la nivelul gurii
Termometrul folosit poate fi unul clasic sau digital. Spălat și dezinfectat înainte, el va fi plasat sub limbă, menținând gura închisă pe parcursul măsurării temperaturii. Metoda nu este recomandată copiilor mici (sub 5-6 ani) care nu pot înțelege procedura și care pot plimba termometrul prin gură sau, mai grav, îl pot mușca și sparge. Tot la nivelul gurii sunt utilizate la sugari termometrele tip suzetă.
- tactil
Un alt mod de măsurare a temperaturii copilului, frecvent întâlnit, este cel tactil – prin punerea mâinii examinatorului pe corpul copilului. Această metodă nu este recomandată, fiind subiectivă și influențată de temperatura corpului persoanei care dorește să ia astfel temperatura copilului. Oricum, această modalitate nu ne poate oferi o valoare precisă a temperaturii. Poate fi utilă în situații în care nu avem la dispoziție un termometru și în acest caz se recomandă verificarea temperaturii pielii pe abdomen sau spate.
Astfel, în funcție de modalitatea de măsurare a temperaturii, se consideră general acceptat febră temperatura ce depășește
– 37,5৹C axilar și auricular
– 37,8৹C pe cale orală
– 38৹C intrarectal.
Deoarece există diferențe între societățile de pediatrie din lume și ghidurile diferă de la o țară la alta, putem rămâne la valoarea de 38৹C considerată febră. Recomandările sunt aceleași și depind nu atât de valoarea temperaturii, cât de starea copilului.
Există câteva reguli pentru a avea o temperatură înregistrată cât mai corectă:
– nu se ia temperatura după efort fizic (este mai crescută fiziologic)
– nu se ia temperatura după ce copilul a făcut baie
– rectal, nu se măsoară imediat după ce copilul a avut o emisie de scaun
– oral, nu se măsoară după ce copilul tocmai a mâncat sau a băut un lichid cald sau rece (ar trebui să așteptăm aproximativ 30 minute după masă pentru a avea o măsurătoare corectă)
– auricular, nu se măsoară temperatura imediat după ce copilul a venit de afară (așteptăm 15-20 minute)
– cu termometrul non-contact, nu se măsoară în zone cu lumină directă a soarelui sau unde există surse de căldură în apropiere (fiind un termometru care se bazează pe tehnologia cu infraroșii, lumina directă poate da valori eronate ale măsurătorii).
În funcție de valoarea temperaturii, avem noțiunile de:
- subfebrilitate (între 37 și 37,9৹C)
Noțiunea de subfebrilitate este folosită mai mult la noi în țară, în străinătate discutându-se de obicei de febră ușoară, moderată sau înaltă.
- febră ușoară (între 38 și 38,4৹C)
- febră moderată (între 38,5 și 38,9৹C)
- febră mare/înaltă (depășește 39-40৹C)
- hiperpirexie (depășește 41,5°C)
Ce este febra?
Febra, cum am spus deja, reprezintă creșterea temperaturii corpului peste anumite valori. Organismul uman este dotat cu un așa-numit termostat la nivelul sistemului nervos central, hipotalamusul (regiunea preoptică a hipotalamusului anterior), prin intermediul căruia menține temperatura corpului relativ constantă indiferent de temperaturile din mediul înconjurător. Există anumiți factori, numiți pirogeni, care pot reseta acest termostat, unii dintre ei fiind interni, iar alții externi. Dintre factorii interni menționăm anumite substanțe cu efect inflamator (citokine: interleukina-1, interleukina-6, TNF-α). Factorii externi sunt reprezentați de virusuri, bacterii, toxine etc.
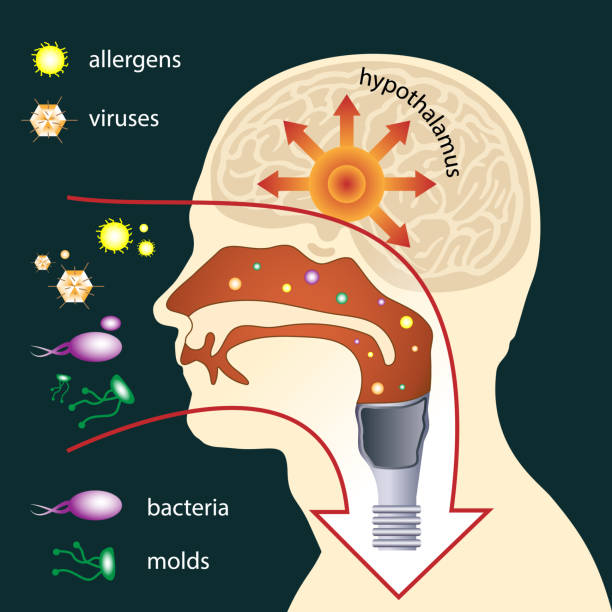
Procesul este complex, dar voi încerca să îl explic pe scurt. Atunci când intervine febra are loc o resetare a acestui termostat la o valoare mai ridicată: de exemplu de la 37৹C la 39৹C. Modificarea valorii de referință a temperaturii va determina activarea neuronilor din centrul vasomotor. Urmarea imediată este un proces de vasoconstricție la nivelul extremităților: sângele de la nivelul mâinilor și picioarelor este direcționat către organele interne; această redirecționare a fluxului sanguin face ca pierderile de căldură de la nivelul pielii să scadă. Persoana simte că îi este frig și apare tremurul/frisonul care crește producția de căldură. Aceste două procese – cel de vasoconstricție (prin care corpul încearcă să își conserve căldura) și frisonul (prin care corpul produce căldură) – continuă până când neuronii din hipotalamus primesc prin temperatura sângelui informația că temperatura organismului este potrivită cu resetarea. Termostatul hipotalamic poate fi resetat înapoi la valorile normale prin utilizarea substanțelor medicamentoase care scad temperatura sau prin scăderea numărului factorilor pirogeni. La resetarea în jos a termostatului apar vasodilatație și transpirație, care au rolul de a pierde căldura.
Trebuie să fim atenți îndeosebi la copiii mici, aceștia având o capacitate scăzută de autoreglare termică, de aceea și valorile temperaturii cresc brusc în cazul lor.
Cauzele cel mai frecvent întâlnite de febră și subfebrilitate la copii sunt:
- infecțiile (virale sau bacteriene): rino-faringită, amigdalită, otită, sinuzită, pneumonie, gastroenterocolită, infecție urinară, rujeolă, varicelă, mononucleoză, boala gură-mână-picior, meningită, encefalită etc.
- statusul post vaccinare
- insolația
Cazul insolației ridică o discuție separată. Corect, în cazul insolației ar trebui să vorbim de hipertermie, nu de febră. Hipertermia reprezintă o creștere necontrolată a temperaturii organismului, această creștere depășind capacitatea corpului de a pierde căldură. Setarea centrului de termoreglare din hipotalamus este nemodificată în insolație pentru că nu avem factori pirogeni. Pacienții cu insolație au temperatură mare, piele fierbinte, dar uscată și nu răspund sau răspund greu la medicația antipiretică.
- erupțiile dentare
Nu exista dovezi științifice care să susțină creșterea temperaturii în timpul erupției dentare. Cu toate acestea, practica a demonstrat că uneori copiii pot înregistra anumite creșteri moderate ale temperaturii corpului în această perioadă, îndeosebi în ziua erupției, care nu sunt asociate cu niciun alt simptom al unei posibile infecții.
- supraîncălzirea
Putem verifica dacă sugarul sau copilul este supraîncălzit prin compararea temperaturii în diverse regiuni ale corpului: dacă extremitățile (palmele și tălpile) sunt la fel de calde ca abdomenul, cel mai probabil vorbim de supraîncălzire și tot ce trebuie să facem este să dezbrăcăm copilul și să scădem temperatura mediului ambiant. În cazul febrei, de regulă extremitățile sunt mai reci decât zona abdomenului.
Cauze mai rare rare:
- inflamatorii, boli autoimune (reumatism, lupus)
- neoplazii.
Deși majoritatea părinților se sperie de febră și vor să o combată imediat, trebuie să ne gândim la aspectele pozitive ale acestui proces, care este un răspuns sănătos al organismului în special dacă vorbim de infecții:
- stimularea sistemului imunitar prin declanșarea proceselor de apărare (migrarea leucocitelor la locul infecției, fagocitoză, producere de anticorpi etc.)
S-a demonstrat faptul că temperatura ridicată îmbunătățește potențialul fagocitar al macrofagelor și al celulelor dendritice (un tip special de leucocite care, între altele, au capacitate de a stimula limfocitele T native și de a iniția un răspuns imun primar). Un rol important în acest proces îl au așa-numitele proteine de șoc termic Hsp90 din celule. Această proteină este stimulată când temperatura corporală depăşeşte 38,5৹C. Ea va accelera accesul celulelor imunitare la locul infecţiei în vederea eliminării agentului infecțios. Graba de a scădea febra poate astfel încetini răspunsul imunitar.
- majoritatea microbilor nu rezistă la temperaturi înalte, ceea ce înseamnă că prin creșterea temperaturii corpul contribuie la împiedicarea multiplicării și la distrugerea acestora.
Copiii cu febră reacționează diferit, în funcție de sistemul imunitar al fiecăruia, de anumite caracteristici individuale, de cauza febrei. Astfel, putem avea copii care la febră 39৹C aleargă și se joacă, în timp ce alții la temperatură 38৹C plâng, sunt somnolenți, nu au poftă de mâncare, au dureri de cap sau dureri musculare, prezintă frisoane, palpitații etc.
Febra nu se scade brusc! Nu este în folosul organismului ca febra să fie scăzută în mod brutal. Această scădere trebuie să aibă loc treptat, prin mijloace blânde.
Ce facem atunci când avem un copil cu febră ?

- dezbrăcăm copilul și îl lăsăm doar în scutec/chiloței
- scădem temperatura din încăpere (deschidem geamul, pornim un ventilator sau aerul condiționat – dar să nu bată direct pe copil și setăm temperatura progresiv în scădere: adică dacă avem febră 40৹C nu vom seta aparatul de aer condiționat la 18৹C)
- facem dușuri repetate copilului cu apă călduță (călâie, ușor mai rece decât temperatura sa cu 1-2৹C)

- aplicăm comprese (împachetări) doar cu apă (nu folosim oțet sau alcool, nici chiar diluate – alcoolul poate fi absorbit prin piele sau inhalat, putând duce în cazul copiilor mici la intoxicații cu alcool sau comă)
Compresele nu le vom aplica sub formă de șosete, ci vor fi aplicate de la umăr până la încheietura mâinii și de la șold până la gleznă; se schimbă frecvent. O alternativă la comprese, mai ales în cazul copilului mic, care cu siguranță nu va sta, este tamponarea repetată a corpului cu un prosop de bumbac umezit în apă.
- dăm copilului să bea apă sau ceai (nu reci!) pentru a preveni deshidratarea
- nu ținem copilul strâns în brațe pentru a nu se supraîncălzi de la temperatura corpului nostru. Dacă copilul este agitat și plânge când îl lăsăm jos, îl vom lua în brațe dar vom încerca să îl ținem cât mai lejer
- dacă are frisoane sau acuză senzație de frig îl vom acoperi cu un cearșaf subțire din bumbac (vom evita materialele din fibre sintetice care favorizează supraîncălzirea)
- lăsăm copilul să se joace dacă este într-o stare bună, dar vom încerca să îi oferim alternative de joc care să nu îl determine să depună efort sau să alerge (pentru a nu-i crește suplimentar temperatura)
Copilul va fi supravegheat peste noapte. Dacă doarme și nu se trezește nu înseamnă că nu se simte rău sau nu mai are temperatură.
Copilul va fi ținut câteva zile sub observație, nu va primi o doză de antitermic dimineața și va fi trimis în colectivitate!
Two Digital Thermometers isolated on white – normal and high fever temperatures (Celcius degrees) – clipping path included (excluding the shadow)
Trebuie să știm că nu există o valoare minimă sau maximă la care se indică administrarea tratamentului medicamentos. Totul depinde de felul în care organismul copilului reacționează la febră. Cum am mai spus, unii copii la febră 39৹C sunt veseli și se joacă/aleargă, în timp ce alții la 38৹C sunt pleoștiți, apatici. Astfel, antitermicele se administrează de obicei la temperaturi ce depășesc 38,5৹C (dar, repet, decizia se ia în funcție de starea generală a copilului și de alte simptome care sunt prezente). Nu vom administra în principiu niciun medicament copilului febril fără a ne consulta în prealabil cu medicul, mai ales dacă nu a mai primit acel medicament niciodată.
Antitermicele uzuale sunt ibuprofenul și acetaminofenul (paracetamolul). Acestea se administrează la indicația medicului după o schemă bine stabilită și în doze corespunzătoare greutății copilului. Foarte des părinții se plâng că nu le scade febra copiilor după administrarea antitermicului, dar au administrat jumătate din doza care trebuia, de exemplu. De multe ori părinții au administrat la o anumită vârstă o anumită cantitate în ml de siropel și peste câteva luni vor dori să administreze aceeași cantitate, ceea ce nu este corect deoarece copilul a crescut în greutate și are nevoie de mai multă substanță activă pentru a atinge efectul scontat.
De obicei se recomandă administrarea fie a ibuprofenului (la 6-8 ore), fie a paracetamolului (la 4-6 ore) la temperaturi mai mari de 38-38,5৹C, dacă febra este asociată cu o stare generală influențată a copilului. Dacă febra nu poate fi controlată cu un singur antitermic și revine la intervale mai mici, iar copilul prezintă disconfort, ibuprofenul și paracetamolul se pot alterna, la recomandarea medicului. Părerile sunt împărțite legat de administrarea unui singur antipiretic sau de combinarea și alternarea medicamentelor, fiind indicat să vă sfătuiți cu medicul pediatru legat de acest aspect. După administrarea siropelului antitermic, efectul de scădere a temperaturii nu va fi în 5 minute. Durează 30-40 minute, uneori chiar o oră până începe să își facă efectul. Timp în care noi trebuie să aplicăm metodele de scădere a temperaturii prin răcirea mediului ambiant, duș sau comprese. Un efect ceva mai rapid (20-30 minute) obținem prin administrarea antitermicului sub formă de supozitor (aceleași substanțe medicamentoase).
Fiecare pediatru explică părinților schema de tratament în cazul febrei și majoritatea o cunosc în teorie, dar, atunci când copilul face febră, de cele mai multe ori părinții se pierd cu firea. Este bine să vă notați ora la care luați temperatura și valoarea acesteia și, de asemenea, ora la care ați administrat antitermicul, care a fost acesta și doza. Această procedură vă poate fi utilă și dumneavoastră atunci când aveți impresia că a trecut o veșnicie și febra parcă nu mai scade, dar și în cazul în care vă veți prezenta la medic.
Atenție la denumirile comerciale! De multe ori părinții, mai ales la început, încurcă produsele și în loc să administreze două substanțe diferite, administrează aceeași substanță în doze greșite.
Nu vom administra ibuprofen copiilor cu vârste mai mici de 3 luni, celor cunoscuți cu astm bronșic sau celor cu varicelă (decât la recomandarea medicului).
Nu vom da copiilor sub vârsta de 12 ani NICIODATĂ aspirină (acid acetilsalicilic) !
Aspirina administrată copiilor poate cauza sindromul Reye. Acesta reprezintă o afecțiune rară, dar severă, care poate produce leziuni ale ficatului și ale creierului.
Chiar dacă febra este benefică trebuie să avem în vedere faptul că poate fi periculoasă dacă:
– depășește anumite valori (peste 39-40৹C la sugar și copilul mic)
– persistă mai multe zile
– copilul este cu stare generală proastă
– apar convulsiile febrile
– copilul suferă de boli cronice cardiace, respiratorii, neurologice, oncologice ș.a.
Motive de îngrijorare și de prezentare la medic sunt:
- febra apărută la un copil mai mic de 3 luni
- febră la un sugar cu fontanelă anterioară care bombează
- febra înaltă care nu cedează la administrare de antitermice și la metodele de scădere a temperaturii corpului
- febra înaltă care persistă mai multe zile (peste 3 zile)
- febra sau subfebrilitățile care persistă mai mult de o săptămână
- febra în timpul căruia copilul asociază o stare generală proastă, este apatic, somnolent, nu interacționează cu cei din jur
- febra care asociază dureri severe de cap, imposibilitatea de a mișca gâtul, sensibilitate la lumină, vărsături fără greață, ,,în jet”
- febra care asociază convulsii
- febra care asociază dureri puternice ale urechilor, cu sau fără scurgeri purulente din conductul auditiv
- febra asociată cu greață, vărsături și diaree (copilul nu poate primi antitermicele nici pe cale orală, nici pe cale rectală și există pericolul deshidratării)
- febra asociată cu semne de respirație dificilă
- febra asociată cu dureri de spate, urinare cu sânge
- febră asociată cu erupții cutanate
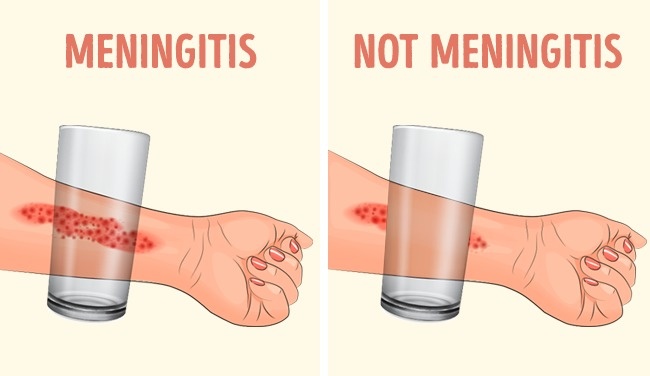
În cazul erupțiilor cutanate asociate cu febră util este recomandat așa-numitul ,,test al paharului”. Ce presupune el? Când avem un copil pe pielea căruia au ieșit niște ,,bubițe” sau ,,pete” mici, roșii-violacee (peteșii), luăm un pahar transparent de sticlă și aplicăm, apăsând ușor, lateralul paharului pe o zonă cu erupții. Ne uităm prin pahar și urmărim dacă la presiunea exercitată acele ,,bubițe” dispar sau nu.
Dacă nu dispar, acest lucru poate fi un semn de gravitate și este necesar să ne prezentăm de urgență la medic, putând avea în față un copil cu septicemie sau meningită.
- febra în cazul unor copii care suferă de probleme cronice de sănătate (cardiovasculare, pulmonare, autoimune ș.a.).
Remedii naturale
Există și remedii naturale care pot contribui la scăderea febrei, dintre care menționăm:

- extractul din muguri de coacăz negru
- extractul din scoarță de salcie
- ceaiul din scoarță de salcie
- ceaiul din flori de soc
- ceaiul de tei
- ceaiul de mușețel
- ceaiul de mentă
- ceaiul de roiniță.
De asemenea, difuzarea prin intermediul lămpilor de aromaterapie a uleiurilor esențiale cu efect calmant, antiinfecțios și de scădere a febrei sau aplicarea lor topică prin masaj în tălpi (diluat corespunzător) poate fi benefică.
Putem alege pentru difuzare:
- ulei esențial de tămâie
- ulei esențial de lavandă
- ulei esențial de arbore de ceai
- ulei esențial de mentă
- ulei esențial de ghimbir
- ulei esențial de scorțișoară.
Administrarea produselor din plante va fi personalizată la recomandarea unui medic fitoterapeut în funcție de vârstă și de alte simptome sau probleme de sănătate ale copilului.
Acest articol are caracter informativ, nu încurajează automedicația și nu înlocuiește consultul medical.
dr. Cristina Munteanu
Bibliografie selectivă:
1. Georgescu, Adrian; Anca, Ioana-Alina (coord.). Compendiu de pediatrie, Editura: ALL, 2017, p. 839-847.
2. Iordachescu, Florea (coord.). Tratat de pediatrie, Editura: ALL, 2019, p.1428-1439.
3. Evans SS, Repasky EA, Fisher DT. Fever and the thermal regulation of immunity: the immune system feels the heat. Nat Rev Immunol. 2015 Jun;15(6):335-49. doi: 10.1038/nri3843. Epub 2015 May 15. PMID: 25976513; PMCID: PMC4786079.
4. Niven DJ, Gaudet JE, Laupland KB, Mrklas KJ, Roberts DJ, Stelfox HT. Accuracy of peripheral thermometers for estimating temperature: a systematic review and meta-analysis. Ann Intern Med. 2015 Nov 17;163(10):768-77. doi: 10.7326/M15-1150. PMID: 26571241.
5. Ogoina D. Fever, fever patterns and diseases called ‘fever’–a review. J Infect Public Health. 2011 Aug;4(3):108-24. doi: 10.1016/j.jiph.2011.05.002. Epub 2011 Jun 14. PMID: 21843857.
6. Wake M, Hesketh K, Lucas J. Teething and tooth eruption in infants: A cohort study. Pediatrics. 2000 Dec;106(6):1374-9. doi: 10.1542/peds.106.6.1374. PMID: 11099591.
7. Wise J. Rectal thermometer should be used for accurate temperature reading, analysis finds. BMJ. 2015 Nov 16;351:h6125. doi: 10.1136/bmj.h6125. PMID: 26577054.
8. Wong T, Stang AS, Ganshorn H, Hartling L, Maconochie IK, Thomsen AM, Johnson DW. Cochrane in context: Combined and alternating paracetamol and ibuprofen therapy for febrile children. Evid Based Child Health. 2014 Sep;9(3):730-2. doi: 10.1002/ebch.1979. PMID: 25236310
9. Protocoale de diagnostic și tratament în pediatrie 2019, Ed. Amalteea, 2019, p.408-414.
10. https://apps.who.int/iris/bitstream/handle/10665/104772/9789241506823_Module-5_eng.pdf?sequence=7
11. https://accessmedicine.mhmedical.com/content.aspx?bookid=1130§ionid=79724479
12. https://www.uptodate.com/contents/fever-in-children-beyond-the-basics
13. https://www.healthychildren.org/english/health-issues/conditions/fever/pages/default.aspx
14. https://www.msdmanuals.com/professional/infectious-diseases/biology-of-infectious-disease/fever